7-6
動眼神経麻痺-複合神経障害(海綿静脈洞・上眼窩裂・眼窩先端部)-
-海綿静脈洞部疾患-
(原因疾患)
主に
①炎症②感染③腫瘍④血管性⑤その他
が原因となることが多いです。

①炎症
トロサハント症候群
Tolosa-Hunt 症候群は通常一側の激しい眼窩痛と眼筋麻痺を特徴とし、ステロイド治療が奏功する疾患です。一側の眼周囲の痛みと眼を動きが悪くなる疾患なので「虚血性眼球運動神経麻痺による頭痛」と症状は同じですが、疼痛および脳神経麻痺の原因は, 海綿静脈洞、眼窩尖端部という神経が密集するエリアに生じた炎症性肉芽腫性病変です。典型例では造影MRIで同病変が造影されます。非典型例として脳神経にも造影効果がみとめられることがあります。
(診断基準)
A.片側の眼窩または眼窩周囲の頭痛でCを満たす
B.以下の両方を満たす
①海綿静脈洞、上眼窩裂または眼窩内に肉芽腫性炎症がMRIまたは生検により確認される
②動眼神経・滑車神経・外転神経のいずれか1つ以上の麻痺
C.原因となる証拠として、以下の両方が示されている
①頭痛は肉芽腫性炎症と同側に認められる
②頭痛と動眼・滑車・外転神経のいずれか1つ以上の麻痺が出現する間隔は2週間前以内か、または麻痺と同時に出現している
D.他に最適なICHD-3の診断がない
(日本頭痛学会・国際頭痛分類委員会 訳:国際頭痛分類 第3版)
解説)
現在は国際頭痛分類第 2 版(ICHD-II)の診断基準で,治療しなければ数週間持続する片側性眼窩痛を 1 回以上みとめ,その後 2 週以内に眼筋麻痺を発症し,ステロイドによる治療で疼痛および眼筋麻痺は72時間以内に寛解する疾患と定義されていました。第3版では時間的な制約は減っているものの特徴的な所見です。視神経、三叉神経、顔面神経,聴神経が侵された例も報告されています。定義に定められていたステロイドによる72時間以内に寛解した症例は実際には少数で、寛解まで非常に長期間要す事もあるようで第3版では廃止されたものと考えます。トロサハントは何らかの理由で形成される海綿静脈洞あるいは眼窩尖端部の炎症性肉芽腫性病変が原因と考えられ,多くの症例では MRI で同部にガドリニウムという薬で造影される病変を同定できます。しかし約10%は臨床的に トロサ・ハント症候群と考えられても MRI で病変が特定できないです。
「眼周囲の刺さるような痛みの出現と同時に、眼の動きが悪くなった。MRIを撮ると海綿静脈洞周囲に異常がある」といったところです。ただし以上の条件からすべてがトロサ・ハント症候群と確定診断をするのは危険です。筆者は以前、トロサ・ハント症候群と判断しステロイド投与を考えましたが、議論の末に生検術を行った結果、海綿静脈洞の膿瘍だった(ステロイドは禁忌です)経験があります。最終的な確定診断は生検術になると思います。他にも肥厚性硬膜炎、サルコイドーシス、感染症、糖尿病性眼筋麻痺、慢性炎症性脱髄性多発根ニューロパチー、眼筋麻痺性片頭痛 にも気をつけるべきです。
特徴をまとめますと
・左右片側、両側性は稀です。
・発症様式は急性であることが多いです。
・疼痛は未治療では8週間程度持続します。
・眼球運動麻痺は疼痛と同時期か, 疼痛出現後2週間以内にで出現します。
・眼窩周囲の刺されるような疼痛であることが多い
・視神経障害の合併も報告されています。
・ステロイドを投与で疼痛は72時間以内に改善しますが、眼球運動障害は改善まで長時間かかります。
サルコイドーシス
サルコイドーシスは非乾酪性類上皮細胞肉芽腫という慢性の炎症を来す全身性の疾患です。非乾酪性類上皮細胞肉芽腫という炎症が肺・リンパ・心臓・眼・皮膚・神経などのあらゆる全身臓器に生じます。神経サルコイドーシスは神経系のいずれの部位にも生じるため多彩な症状を呈します。中枢神経は、主に髄膜炎や肥厚性肉芽腫性硬膜炎などの髄膜病変、脳、脊髄に生じる実質性肉芽腫性病変、血管炎、脳室周囲白質病変、静脈洞血栓症などの血管病変などを生じます。確定診断には組織診断による非乾酪性類上皮細胞肉芽腫の証明が必要となります。それには開頭術を伴うため、診断に至るには補助診断として血液検査、髄液検査、CT、MRIなどが行われます。しかしながら生検なくして補助診断のみで確定診断を下すことは困難です。眼症状および外眼筋麻痺などの脳神経症状を呈するため眼科に受診するケースが多いため注意が必要です。
血液検査、髄液検査、CT、MRIでは
①両側肺門縦隔リンパ節腫脹(BHL)
②ACE活性高値または血清リゾチーム高値
③血清可溶性インターロイキン-2受容体高値
④67Ga シンチグラフィ又は18F-FDG/PET集積
⑤気管支肺胞洗浄液のリンパ球比率上昇又はCD4/CD8 比の上昇
⑦肉芽腫性前部ぶどう膜炎
(豚脂様角膜後面沈着物、虹彩結節)
⑧隅角結節またはテント状周辺虹彩前癒着
⑨塊状硝子体混濁(雪玉状、数珠状)
⑩網膜血管周囲炎(主に静脈)
⑪多発するろう様網脈絡膜滲出斑又は光凝固斑様の網脈絡膜萎縮病巣
⑫視神経乳頭肉芽腫又は脈絡膜肉芽腫
などが診断につながります。
他
海綿静脈洞症候群を生じる炎症性疾患にはサルコイドーシス、Wegener肉芽腫、好酸球性肉芽腫、SLEによる血管炎などがあります。しかし実際には報告例も少なく、鑑別疾患のひとつとして考えれば良いかと思います。ANCA関連血管炎における眼病変の頻度は29~52%に上るとされる一方、顕微鏡的多発血管炎、Churg-Strauss症候群(CSS)の頻度は低いとされています。
感染
海綿静脈洞や眼窩先端部に発生する感染症として最も有名なのはアスペルギルス感染症です。アスペルギルスは元来、口腔・鼻腔・副鼻腔に常在しています。健常者では症状を呈することは少ないのですが、免疫が低下するような糖尿病、ステロイド長期使用例、免疫抑制剤使用例、HIV感染症などを合併すると猛威を振るい様々な部位に浸潤・波及します。アスペルギルス症は浸潤の有無によって浸潤型と非浸潤型に分けられます。浸潤型アスペルギルス感染症は血管浸潤や骨破壊を生じる結果、全身状態が悪化し予後が悪く致死性が高いです。一方で、非浸潤型は副鼻腔におさまり予後は良好です。複視、外眼筋麻痺、感染徴候を呈し、MRI撮影にて眼窩先端部や海綿静脈洞病変が確認出来る場合は、血清β-Dグルカン高値および髄液中のアスペルギルス抗原の確認が必要となります。
-海綿静脈洞部血管病変-
頸動脈海綿静脈洞瘻
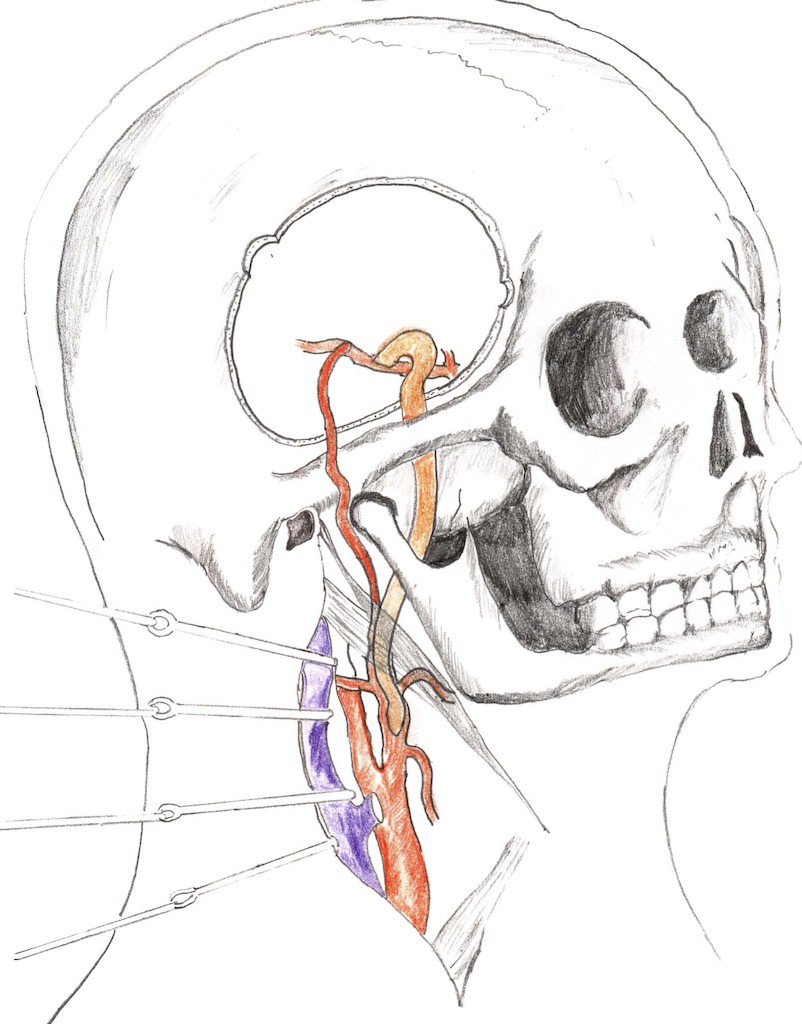
図の如く海綿静脈洞には眼の動きに関わる神経が多数走行しています。また内頚動脈という動脈が静脈洞の中を貫通しています。さて海綿静脈洞の静脈血はどこから集まってくるかといいますと、眼球を栄養したあとの血液が上眼静脈、下眼静脈となり海綿静脈洞に流入します。また上下錐体静脈が後方から海綿静脈洞に流入します。動脈はフレッシュな血液を全身に送るために心臓の力によって、強い圧力で駆出されています。一方で静脈は全身の臓器に酸素を供給したら集まって心臓に戻れば良いので強い圧力は不要です。この静脈洞の中で内頸動脈および外頸動脈が何らかの理由で海綿静脈洞の間に短絡血流路(つまり動脈血が直接静脈に流入することです)が形成されると動脈の圧に負けてしまいます。もう少し詳しく解説します。通常、動脈血は全身にくまなく血液を送るために強い圧力が心臓からかかっています。つまり血圧です。通常は全身臓器にくまなく栄養を送った後は、静脈血として心臓に集まります。血管が枝分かれを繰り返し、毛細血管となり臓器の隅々まで血流を送ります。枝分かれを繰り返すことによって最終末端では動脈血の圧力は極力弱くなり自然と静脈に集まります。結果、太い静脈となって最終的に心臓に戻ります。静脈は心臓に戻るだけなので隅々まで血流を行き渡らせる動脈のような圧力は必要ありません。よって静脈の壁は高い圧に耐えうる構造をしていないのです。高い圧に耐えうる構造をしていないところに高い圧力の動脈血が直接流入すると大変です。頸動脈海綿静脈洞瘻とは、圧に耐えられない海綿静脈洞に直接内頚動脈もしくは外頚動脈から高い圧力の血液が流入した結果、動脈の圧に負けて上眼静脈、下眼静脈に血液の逆流が起きるのと同時に多彩な症状を呈します。
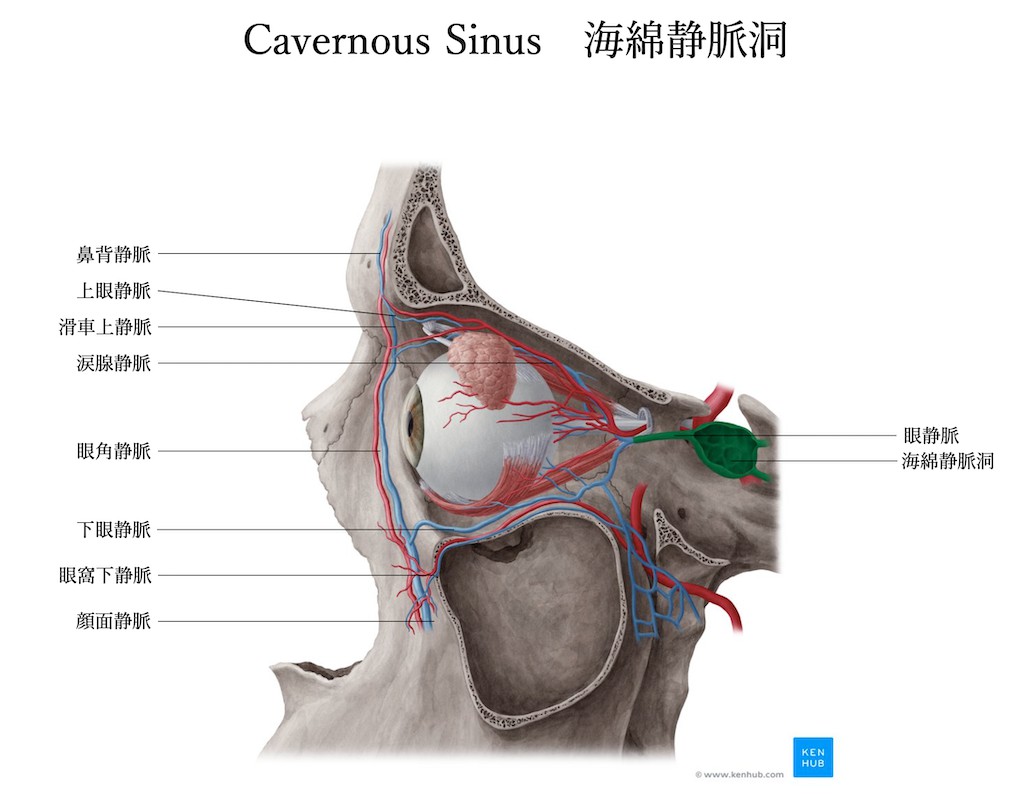
(原因)
①外傷による場合
外傷を契機に内頸動脈が断裂して海綿静脈洞に向かって穴があく結果、圧力の高い内頚動脈の動脈血が海綿静脈洞に直接流入します。頭蓋骨骨折を伴う重症頭部外傷に発症例が多く、内頚動脈C4 portionに好発します。外傷直後に発症する例が多いですが、外傷により内頚動脈に仮性動脈瘤が形成されて外傷から時間が経過してから破裂する事もあるため注意が必要です。
②動脈瘤の破裂による場合
特発性頸動脈海綿静脈洞瘻とは内頚動脈海綿静脈洞部動脈瘤が破裂した結果、内頚動脈-海綿静脈洞短絡路を形成した疾患です。内頚動脈は海綿静脈洞内を走行するため、海綿静脈洞内の動脈瘤が破裂すると破裂箇所からの出血は海綿静脈洞の内部に充満します。通常の動脈瘤は、くも膜下腔に出血するため「くも膜下出血」となります。しかし内頚動脈海綿静脈洞部動脈瘤は出血しても「くも膜下出血」になることはありません。(稀に動脈瘤の発生部位と動脈瘤の向きによっては、くも膜下腔に出血が拡がり「くも膜下出血」となるケースは存在します。)多くは海綿静脈洞に内頚動脈-海綿静脈洞短絡路を形成するのです。破裂動脈瘤以外の特発性頸動脈海綿静脈洞瘻の原因としては硬膜AVFの破裂、手術や血管内治療の合併症、線維筋形成異常などがあります。出血は海綿静脈洞の内部に充満すると本来ならば海綿静脈洞に流れ込む予定であった、各静脈は流れ込めなくなりうっ滞します。流れ込む予定であった静脈は、前方には上眼静脈、下眼静脈。後方には上錐体静脈、下錐体静脈、Basilar plexusを介し横・S状静脈洞が存在します。よってうっ滞の方向により内頸動脈→海綿静脈洞→上眼静脈(ときに下眼静脈)に向かう前方型と横・S状静脈洞や内頚静脈に流出する後方型に大別されます。前方型ですと圧の強い破裂した動脈血が上眼静脈(ときに下眼静脈)の流入圧に勝り、上眼静脈(ときに下眼静脈)がうっ滞します。よって以下の症状が出現します。
① 拍動性眼球突出
② 結膜充血浮腫
③ 頭部雑音 (耳鳴として感じることがあります)
④ 外眼筋麻痺を生じ複視
前方型の特発性頸動脈海綿静脈洞瘻はMRI撮影にて海綿静脈洞の拡大・flow voidの出現・上眼静脈拡張が認められます。後方型はMRI撮影にて異常を見つけるのが困難な場合が多いです。通常の撮影の他、脂肪抑制眼窩内撮影、MRAの元画像で判断が可能です。しかしながら血流量の少ないlow-flowの短絡路は非常に迷うケースも多いです。確定診断にはカテーテル検査が必要です。
海綿静脈洞部動脈瘤
頻度:
海綿静脈洞部内頚動脈瘤は、頭蓋内動脈瘤のうち2-12%と報告されています。しかしながら近年画像診断能力の向上と脳ドックなどの撮影機会の増加により、実際には更に多い印象を受けます。過去のデータはあくまでも破裂した動脈瘤および動脈瘤が巨大化し何かしらの症状が出現した際の動脈瘤検索からのデータです。脳ドックなどで撮影機会が増加すると無症状の小さな動脈瘤の発見に繋がるため多い印象を受けるのかもしれません。海綿静脈洞部内頚動脈瘤は硬膜の外に存在するため出血発症した場合、くも膜下出血となることはほとんどなく先述した頚動脈海綿静脈洞瘻として発症します。また海綿静脈洞内動脈瘤の大きな特徴の一つは、硬膜内脳動脈瘤と比べて巨大動脈瘤となり周囲の動眼神経、滑車神経、外転神経などの眼球運動を行う神経を圧迫した症候化する場合(多くは複視)が多いです。
(特徴)
海綿静脈洞内動脈瘤の特徴として
①巨大動脈瘤が多い
②出血発症は少ない
③仮に出血した場合もくも膜下出血は稀で、多くは頚動脈海綿静脈洞瘻を発症
④動脈瘤による圧迫症状による脳神経症状
といった特徴が有ります。
(症状)
A 出血し頚動脈海綿静脈洞瘻となった場合
このケースは内頚動脈海綿静脈洞部動脈瘤が破裂し短絡路を形成します。内頚動脈は海綿静脈洞内を走行するため動脈瘤が破裂すると破裂箇所からの出血は海綿静脈洞の内部に充満するのです。通常の動脈瘤は、くも膜下腔に出血するため「くも膜下出血」となるのですが内頚動脈海綿静脈洞部動脈瘤は出血しても「くも膜下出血」になることは少ないです。(部位と動脈瘤の向きによってはくも膜下腔に出血し「くも膜下出血」となるケースは存在します。)多くは海綿静脈洞に短絡路を形成するのです。内頸動脈→海綿静脈→上眼静脈(ときに下眼静脈)に向かう前方型と横・S状静脈洞や内頚静脈に流出する後方型に大別されます。前方型ですと上眼静脈は海綿静脈洞に向かう血流が圧の強い破裂した動脈血が上眼静脈の流入圧に勝り、上眼静脈がうっ滞します。よって以下の症状が出現します。
①拍動性眼球突出
②結膜充血浮腫
③頭部雑音(耳鳴として感じることがあります)
④外眼筋麻痺を生じ複視
前方型は海綿静脈洞の拡大・flow voidの出現、上眼静脈拡張が認められます。後方型はMRIにて異常を見つけるのが困難な場合が多いです。通常の撮影の他、脂肪抑制眼窩内撮影、MRAの元画像で判断が可能です。しかしながらlowflowの短絡路や高齢者のS状静脈洞は、正常でも高信号になることがあり非常に迷うケースも多いです。確定診断にはカテーテル検査が必要です。臨床的にはlow flowの場合はMRAやMRIのみで診断が困難なケースが多くカテーテル検査を行うべきか迷う事が多々あります。
B 出血しくも膜下出血となった場合
先述したように基本的に「くも膜下出血」となるケースは多くありません。つまり致死的で命の危機に至る出血は少ないのですが動脈瘤の部位や向きによっては出血するケースもあります。内頚動脈は下図のようにC1-5に分類できます。海綿静脈洞部はC3・4・5の部位が関係しています。
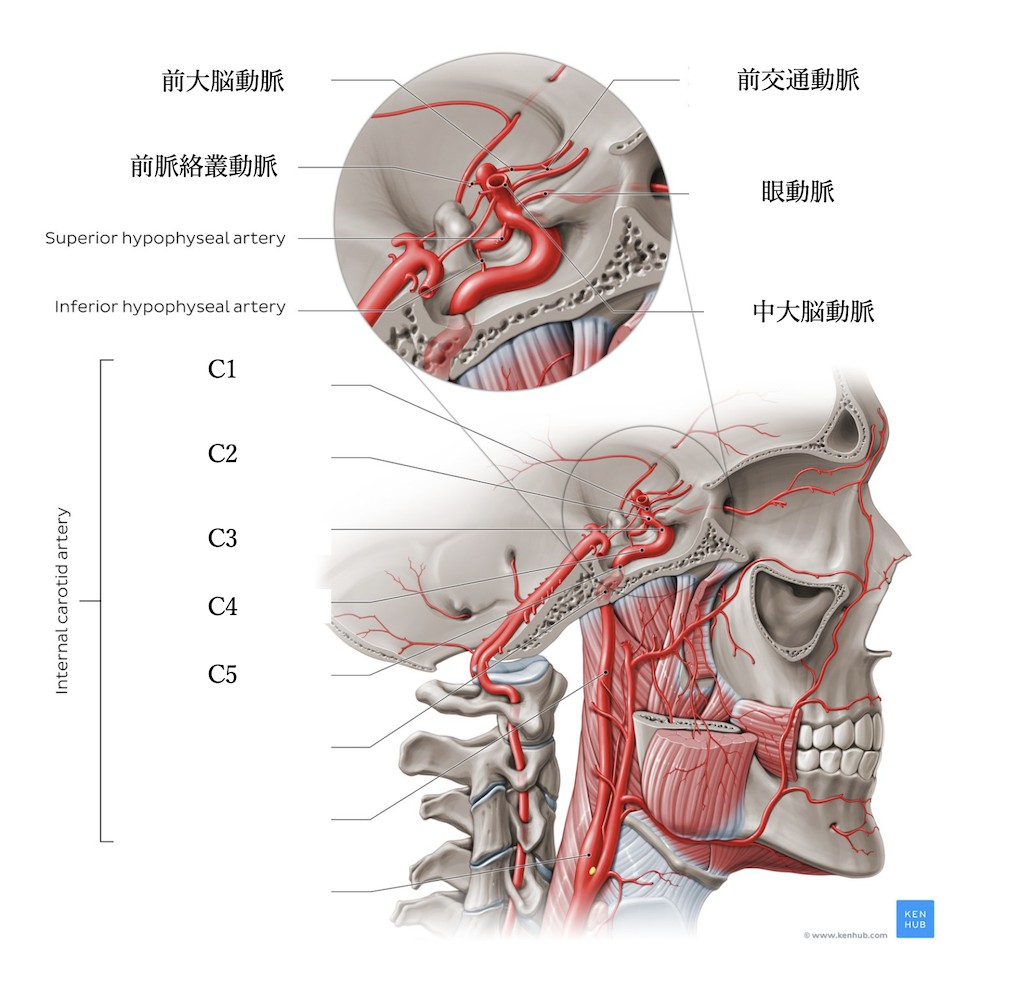
さて下方のC4およびC5の動脈瘤が、破裂して「くも膜下出血」をきたすこととは通常ありえません。問題はC3部の動脈瘤です。仮に出血して「くも膜下出血」を起こしうるならば、サイズや形から一般的な「脳卒中ガイドライン」に記載された方針で手術を検討すべきです。Dolencらは海綿静脈洞部動脈瘤は薄い硬膜を通して、「くも膜下出血」を起こし得ること、その他に三叉神経痛や眼球運動障害を起こすことなどから早期手術を勧めています。大西らはC3動脈瘤の中でも、一部くも膜下腔に突出している動脈瘤があり「くも膜下出血」を来す可能性があり積極的手術を勧めている。ただし最近の治験ではこれらの動脈瘤は必ずしも海綿静脈洞内動脈瘤でないこ とが判明してきており、現在は一般的には症候性動脈瘤に関しては積極的治療が勧められるが、無症候例は基本的に経過観察でよいと考えられています。破裂して仮に「くも膜下出血」になった場合の症状は当然くも膜下出血の症状となります。詳しくは以下に記載してあります。
https://kuwana-sc.com/brain/category/stroke/
C 出血せずに巨大化し神経圧迫による症状が出現した場合
内頚動脈海綿静脈洞部の脳動脈瘤は全脳動脈瘤の3-5%と報告されていますが、近年の画像解析能力の向上やMRI撮影機会の増加に伴い全体数は更に多いのではないかと言われています。特徴として中年女性に多く、高血圧や膠原病の関与が指摘されています。 内頚動脈海綿静脈洞部の脳動脈瘤の特徴として大型の動脈瘤が多いのと言われています。動脈瘤は基本的には頭蓋外に存在するため破裂した場合、内頚動脈海綿静脈洞瘻を発症し、くも膜下出血にいたるケースは少ないです。破裂した場合に致死的になる可能性は低く、未破裂動脈瘤に対しての外科的治療の適応は日常生活に支障をきたすような症状が進行するものや無症候性であっても増大傾向を示すもの、くも膜下腔に進展し破裂した場合にはくも膜下出血となるケースです。今回は神経を圧迫した場合の症状について解説します。海綿静脈洞の構造は以下の図の如く、内側を内頚動脈が走行します。海綿静脈洞外壁を動眼神経・滑車神経・外転神経・三叉神経第1枝・三叉神経第2枝が走行しています。つまり動脈瘤が外側に向かって発育して各々の神経を圧迫すると各々の圧迫された神経障害が出現します。
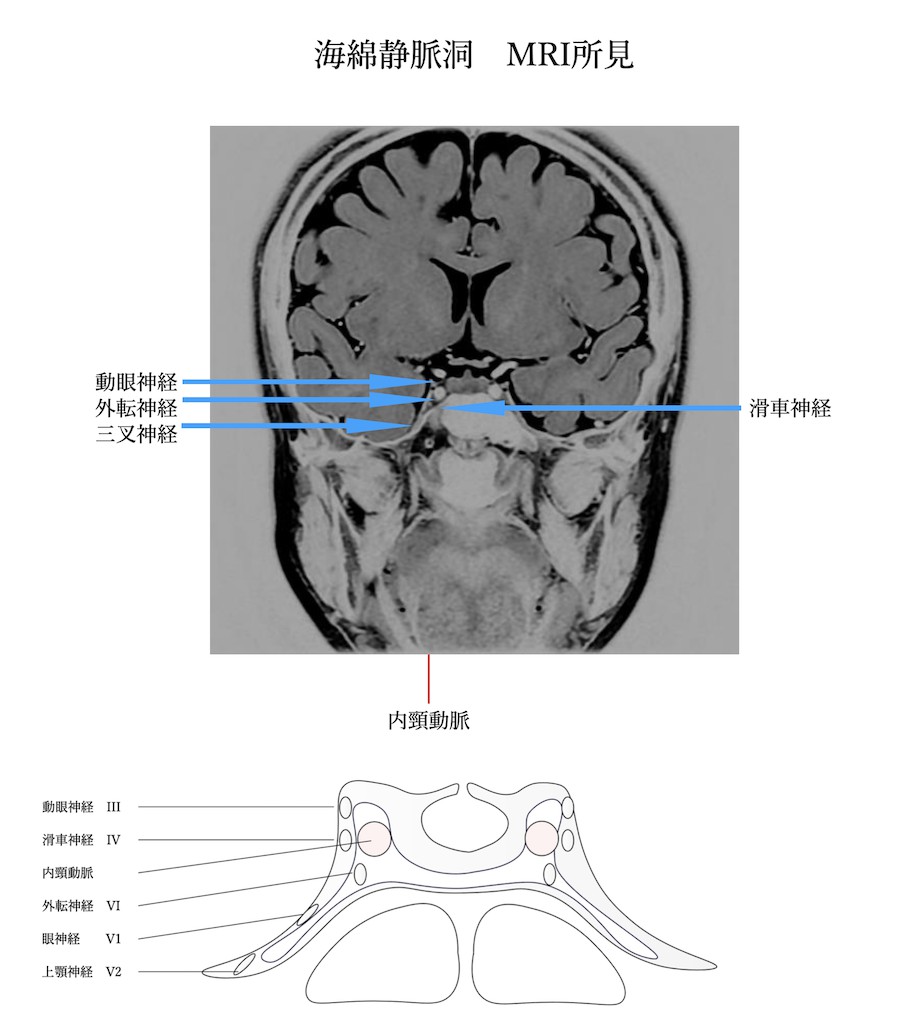
・動眼神経圧迫:
(眼球の内転・上転障害や眼瞼下垂・散瞳など)
・滑車神経圧迫:
(眼球の下転障害を生じ上下斜視)
・外転神経圧迫:
(眼球の外転障害)
・三叉神経圧迫:
(三叉神経痛)
として発症します。
ただし、海綿静脈洞内には各々の神経が密に走行しているため単一の神経障害の場合もあれば、複合神経障害として症状を呈することがあります。また一定数ですが、複視の他に後眼部痛を訴える方もおります。
(治療)
動脈瘤による神経圧迫による症状であるため、動脈瘤の内圧を減じ圧迫を解除する治療が優先されます。つまり動脈瘤が神経を圧迫して症状が出現しているため、圧迫を解除するには動脈瘤の減圧が必要なのです。
内頚動脈閉塞術(parent artery occlusion:PAO)が基本となります。内頚動脈を動脈瘤より中枢で(多くは頚部)で縛って血流をなくす手術ですので、動脈瘤内に血流が遮断され減圧される理論です。
さて内頚動脈を頚で縛って閉塞したら広範な脳梗塞を生じるのではないか?と思うでしょう。当然、それ相応の準備をしなければ当然ですが広範な脳梗塞になります。術前に内頚動脈バルーン閉塞テスト(balloon test occlusion: BTO)およびSPECTによる脳血流予備能評価を行います。血流遮断に耐えることが出来ない場合、単純に閉塞すれば当然ですが広範な脳梗塞になります。脳梗塞に陥ることを防ぐには、血流が必要な部位に血流を確保する必要があります。動脈瘤よりも末梢の血流を必要とする脳にバイパスを用いて血流を供給します。そのため腕から橈骨動脈を採取して閉塞する部位より中枢から、閉塞する部位より末梢に採取した橈骨動脈を使用してバイパス(high flow bypass)を行ったり、浅側頭動脈を中大脳動脈に吻合するlow flow bypasを組み合わせて脳血流が途絶えないように準備が必要となります。ただしバイパスを用いた手術は高度な技術が要求されるため、一般的な脳神経外科医ではなく熟練されたエキスパートによる手術が勧められます。
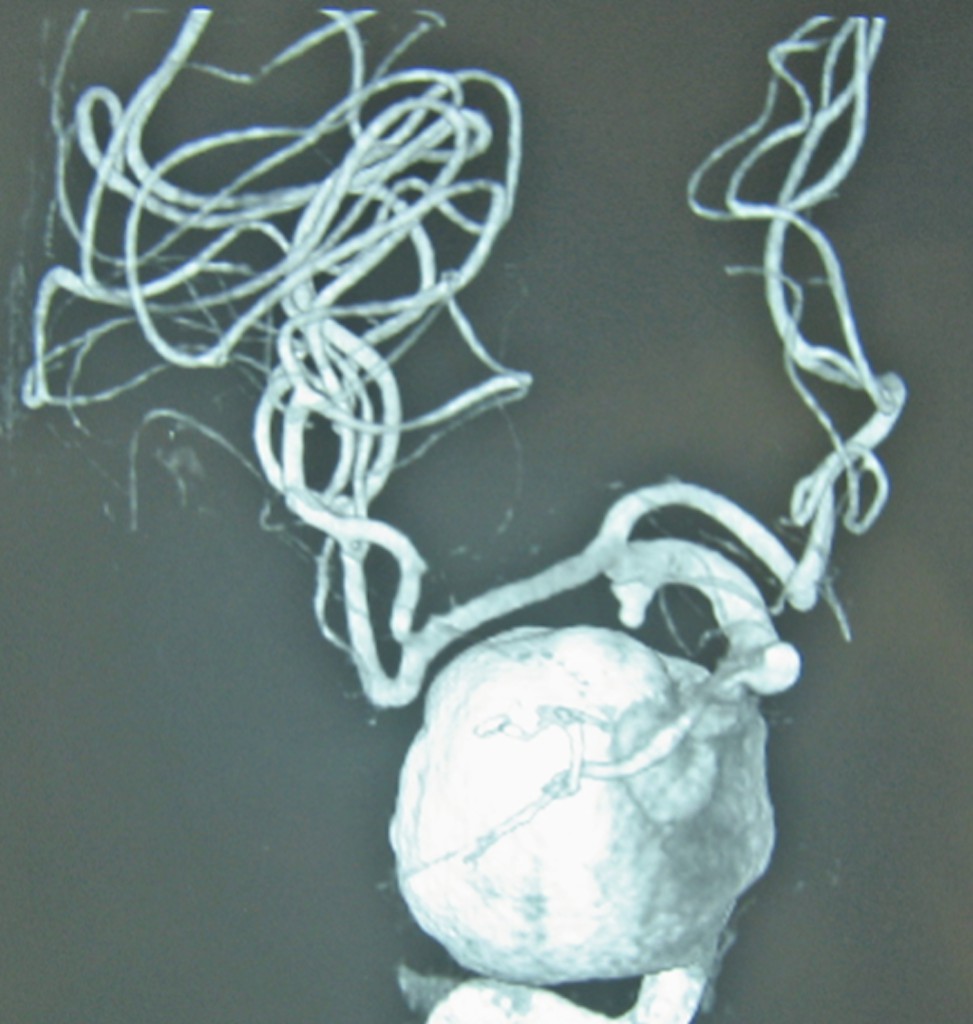
上述した開頭術とは異なり近年進歩がめまぐるしい血管内手術は、内頚動脈の閉塞と出血発症例に対して再出血防止を目的とした瘤内コイル塞栓術がメインでした。動脈瘤による圧迫によって出現している神経症状のため、動脈瘤の減圧が求められるはずなのに動脈瘤内にコイルを詰めるのです。当然、再出血リスクは低下しますが、更なる圧が加わり減圧ではなく増圧につながると考えられたからです。実際、不十分な塞栓で再発することや、治療後に動脈瘤の体積縮小が得られないこと、血栓化や炎症によって神経症状が悪化もしくは改善しない場合もあります。
しかし、近年頭蓋内血管用ステントが発展し、海綿静脈洞内動脈瘤に対して内頚動脈の順行性血流を残した瘤内コイル塞栓術が可能となりました。Van Rooijによると、脳神経症状にて発症した症候性海綿静脈洞内動脈瘤に対し内頚動脈バルーン閉塞テスト(balloon test occlusion: BTO)を施行し、陰性ならば内頚動脈閉塞術(parent artery occlu- sion:PAO)を行い、陽性の場合には全例瘤内コイル塞栓術を行い、その成績を比較した結果、治療効果に差は認められず、同時にいずれの治療法においても合併症を認めなかったと報告しています。しかし、この辺りの議論はまだまだ続くかと思われます。
