5-4
顔面痙攣
概要
顔面けいれんは、多くの場合、片側性であるので片側顔面痙攣ともいいます。中年の女性に多 く、片側の眼の周囲、特に下眼瞼部筋からはじまります。初期は疲れなどで瞼のぴくぴくする症状との区別がつきません。最初は緊張したときなど時々発作性に起きますが、徐々に痙攣している時間が長くなり、やがて一日中、ときには寝ている最中も痙攣を起こします。仰臥位やアルコール摂取で軽減する傾向もあります。軽度の顔面筋の筋力低下が見られることもありますが、味覚障害、顔面の感覚障害は見られません。日常診療においてそれほど多くはありませんが、一定数遭遇する神経疾患です。進行すると頬部筋、口輪筋、広頸筋などの痙攣が生じます。多くの場合、脳底動脈または後下小脳動脈あるいはその分枝が顔面神経に触れ、拍動性に顔面神経を圧迫するために不随意な興奮を引き越すことによって支配筋に痙攣を起こす疾患です。時に脳腫瘍、脳動静脈奇形、動脈瘤が原因のこともありMRI検査は必須です。顔面痙攣自体は脳腫瘍などの二次的な痙攣ではない限り、生命にかかわるもありません。その場合、放置しても差し支えないのですが、対人関係の苦労、生活上の不自由などで自身が困っている場合には治療を考えるということになります。この病気に対する治療法は基本的には2つです。1つは病気の原因である神経への血管の接触に対する根本治療である手術療法(いわゆるJannetta の手術)で、もう1つは対症療法である薬物療法およびボツリヌス毒素治療です。内服薬による薬物療法は確立された治療薬剤がなく、効果は不十分です。また副作用も多くみられるため他の治療法が実施できない時に考慮されます。他方、手術療法は80~90%の高い寛解率が得られますが、合併症もみられることがあります。
The copyright belongs to KENHUB. We have purchased an image license from KENHUB.
症状
顔面けいれんは顔の半分が自分の意志と無関係に痙攣を起こす疾患です。多くの場合、片側性に起こるので片側顔面痙攣ともいいます。中年の女性に多く、片側の眼の周囲、特に下眼瞼部筋からはじまります。初期は疲れなどで瞼のぴくぴくする症状との区別がつきません。病初期は緊張、ストレス、疲れ、強い閉眼などの顔面筋の運動などで誘発されやすくなります。通常目の周りから始まり、徐々に口元へ広がります。徐々に痙攣している時間が長くなり、やがて一日中、ときには寝ている最中も痙攣を起こします。仰臥位やアルコール摂取で軽減する傾向もあります。軽度の顔面筋の筋力低下が見られることもありますが、味覚障害、顔面の感覚障害は見られません。重症になるとけいれんが持続し、目や口周囲のけいれんが同時に起こり、顔が歪むこともあります。また、長期間、けいれんが続いていると、けいれんの無い時には顔面麻痺がみられることもあります。
診断
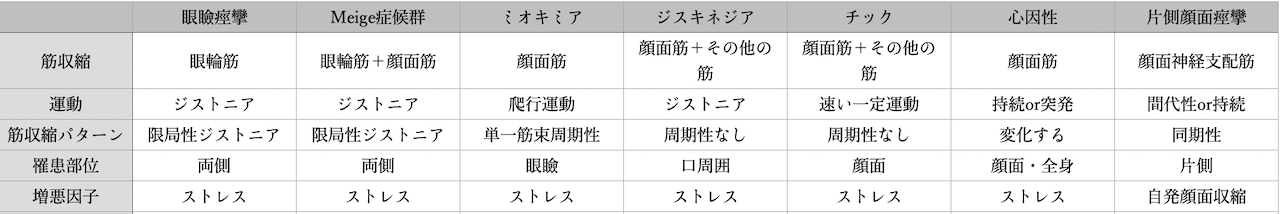
顔面痙攣の診断は、なれた医師が診察すればすぐにわかります。しかし一回の診察で診断が困難なケースもあります。例えば
・病初期で下眼瞼部筋のみの収縮で疲れ目と区別できない
・稀ではありますが、両側性で眼瞼痙攣と区別が困難
・症状が常に出現しているわけではなく確認が出来ない
このようなケースでは複数回の診察が必要であったり、痙攣の誘発も重要になります。眼を強く閉じたり、口を思い切り動かすことによりけいれんが誘発されます。自ら誘発を訴える方もおりますが、この確認も診断に有用です。
・片側の下眼瞼部筋から始まった痙攣
・緊張、ストレス、強い閉眼などの顔面筋の運動などで誘発
・進行すると顔の片方がひきつれる
・睡眠中も痙攣が持続する
・味覚障害、顔面の感覚障害は認めない
・鼓膜張筋が顔面神経支配のため「耳鳴り」を主訴にする方もいます
・頭痛や眼痛を訴える方もいます。
これらに注意して眼瞼ミオキミア、眼瞼痙攣、チック、ジストニア、異常共同運動(顔面神経麻痺後)と鑑別すれば診断可能です。その上で顔面痙攣の原因が血管性なのか腫瘍性、脳動脈瘤性なのか頭蓋内の検査を1.5テスラ以上のMRIを用いて検査するのがスタンダードな流れとなります。その他顔面神経の分枝を電気的に刺激し、支配筋に認められる異常反応を確認する検査もあります。
画像
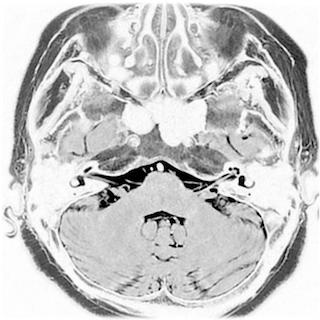
MRI検査
顔面痙攣の主な原因は頭蓋内の血管による顔面神経の圧迫によるものです。他にも脳腫瘍、脳動脈瘤、場合によっては強いくも膜によって圧迫されているだけの事もあります。これらを確実に診断するにはCT検査では不十分です。1.5テスラまたは3.0テスラMRIによる顔面神経周囲に並走、またはループを形成する血管の存在の証明が不可欠です。多くは後下小脳動脈(PICA)という血管で、他には前下小脳動脈 (AICA)、椎骨動脈、まれに脳底動脈または静脈などのこともあります。圧迫血管の描出には造影MRAよりも、人体への侵襲性が少なく血管・脳神経・脳実質が明瞭に描出可能なMR- CISS(Constructive Interference in Steady State) 法が優れていると思われます。
顔面神経麻痺後異常共同運動
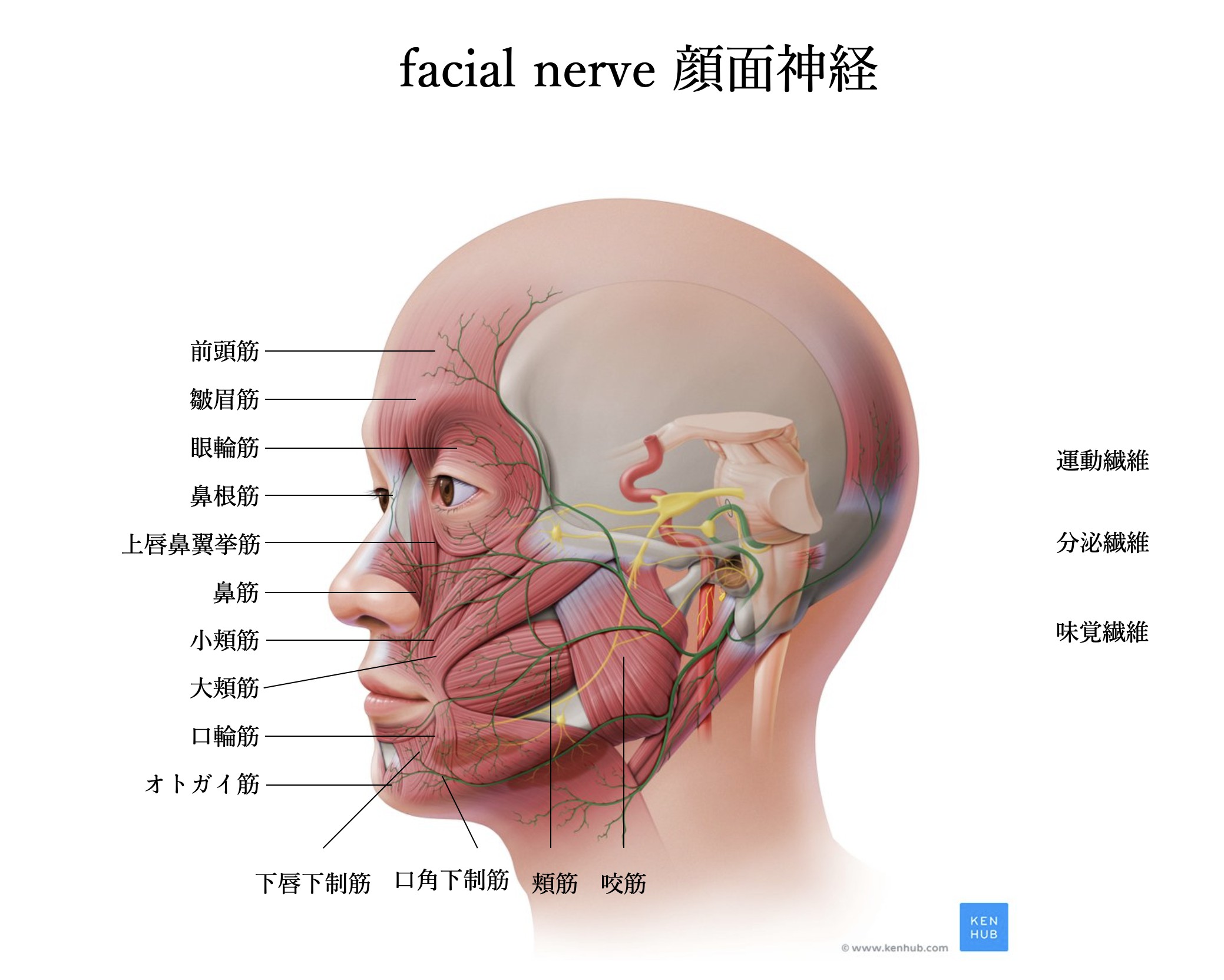
末梢性顔面神経麻痺(ベル麻痺やハント症候群など)という、顔の半分が突然麻痺をしてしまう病気があります。神経麻痺は中枢性と末梢性に分類されます。中枢性とは脳もしくは脊髄に原因がある疾患です。一方、末梢性とは脳もしくは脊髄から出た神経に原因がある疾患です。中枢性顔面神経麻痺は後遺症として麻痺が持続することが多い一方、末梢性顔面神経麻痺は多くの場合、顔の麻痺は軽快していきます。適切な治療を適切な時期に行えば治癒率は約90%と予後良好な疾患です。しかしながら、適切な治療が早期に行えなかった場合や麻痺が高度な場合には,病的共同運動、顔面拘縮、痙攣、アブミ骨筋性耳鳴、ワニの涙(ワニは食事するときに泣くそうで、顔面神経麻痺後におこる食べ物を口に入れ、咀嚼すると涙が流れてしまう状態を言います)といった後遺症の生じることがあります。顔面神経は、顔面の筋肉以外にも涙腺・唾液腺を支配しています。また、味覚(舌の前2/3)を脳に伝える働きもしています。耳を守るために鼓膜を緊張させる神経(アブミ骨筋神経)などが含まれていますので、顔面神経麻痺の際には、表情筋の麻痺ばかりでなく、涙・唾液の分泌低下、味覚異常、耳鳴りなどの様々な症状が伴います。顔のどこかを動かす際に、動かそうとしていない顔の他の部位の不随意運動も伴う症状を顔面神経麻痺後異常共同運動といい、後遺症の中でも頻度が高いと言われています。具体的には、まばたきを行うと頬や口角がピクピクしたり、強く目を閉じると口角挙上が目立ちます。この状態が顔面痙攣と間違えられます。しかしこの状態は、かならず自分が顔のどこかを動かそうとした時に他の場所が動くのため、自然発生している片側顔面痙攣とは区別可能です。治療には ①A型ボツリヌス毒素の皮下注射②アルコールによる神経ブロック③ 選択的神経切断術④選択的筋切除術などがあります。
治療
①経過観察
必要な検査や病状説明を行いつつ経過をみるのも1つの手段です。発症から短期間の場合は、治療に踏み切る事は少ないです。
②内服薬
片側顔面痙攣に効果的な薬剤は乏しいです。緊張するとけいれんが強くなるため、精神安定剤などを使用します。しかし痙攣が完全に消失することはありません。他にはcarbamazepine(テグレトール)、clonazepam(リボトリール)、baclofen(ギャバロン)などが使用されます。これらはボツリヌス毒素療法や手術療法に比較して効果は低いため、ボツリヌス毒素療法や手術がが行えない方や希望されない方に使用します。内服薬の効果判定には数週間必要です。効果がある場合には継続し、副作用が強い場合や効果不良時には中止して他の治療を考慮します。また、血圧が高い場合に降圧薬の投与で顔面痙攣が改善することもあります。
③ボツリヌス毒素療法
確立された有効性と安全性があるためボツリヌス毒素療法を第一選択と考えてよいかと思われます。神経が筋肉に接合している部分に作用しますので、注射をした後、約3ヶ月はけいれんが止まります。しかし、片側顔面痙攣の原因である顔面神経圧迫血管が神経から剥がれるわけではないので3ヶ月の効果が終わると再発します。完治はしない療法です。しかしながら片側顔面痙攣は命に関わる病気ではないため、最初から手術を希望する患者は少ないためボツリヌス毒素療法による対症療法を希望する場合が多いです。ただし顔面麻痺が著しい場合、治療によって生じる麻痺が重症化する恐れもあり、よくインフォームド・コンセントを行ってからの治療とする。また初回は少量投与から開始します。注射部位の炎症や感染は禁忌事項です。外傷の既往と眼瞼下垂は慎重投与となります。顔面連合運動では眼瞼下垂がしばしば合併するため、上眼瞼への治療は慎重を要します。上眼瞼挙筋への浸潤は眼瞼下垂を悪化させるため、最小量で開始します。初回投与は合計で10単位とされています。4週間観察し、効果不十分ならば追加で合計20単位を上限に投与できます。症状再発の場合は、合計で30単位を上限に再投与可能です。ただし、2ヶ月以内の再投与は禁止されています。
④神経血管減圧術
片側顔面痙攣の根治療法として唯一の治療法です。神経に血管の圧迫が加わることで起こっているのが片側顔面痙攣なので神経から血管を離すことによって顔面けいれんを治すことができます。神経血管減圧術は、この病気を完治可能であり再発することはあまりありません。軸索の周りの髄鞘が回復し、症状が取れると考えられています。そのため顔面けいれんが完全に止まるまでに手術が終わってから多少時間がかかります。しかし全身麻酔の脳の深部の神経と血管を剥がす手術のため合併症は存在します。Janetta博士の報告では死亡率は0.1%です。聴力低下が2.6%であったとしています。他にも嚥下困難、髄液漏、顔面神経麻痺、複視、感染などの合併症が報告されています。
