7-6
滑車神経麻痺
解剖
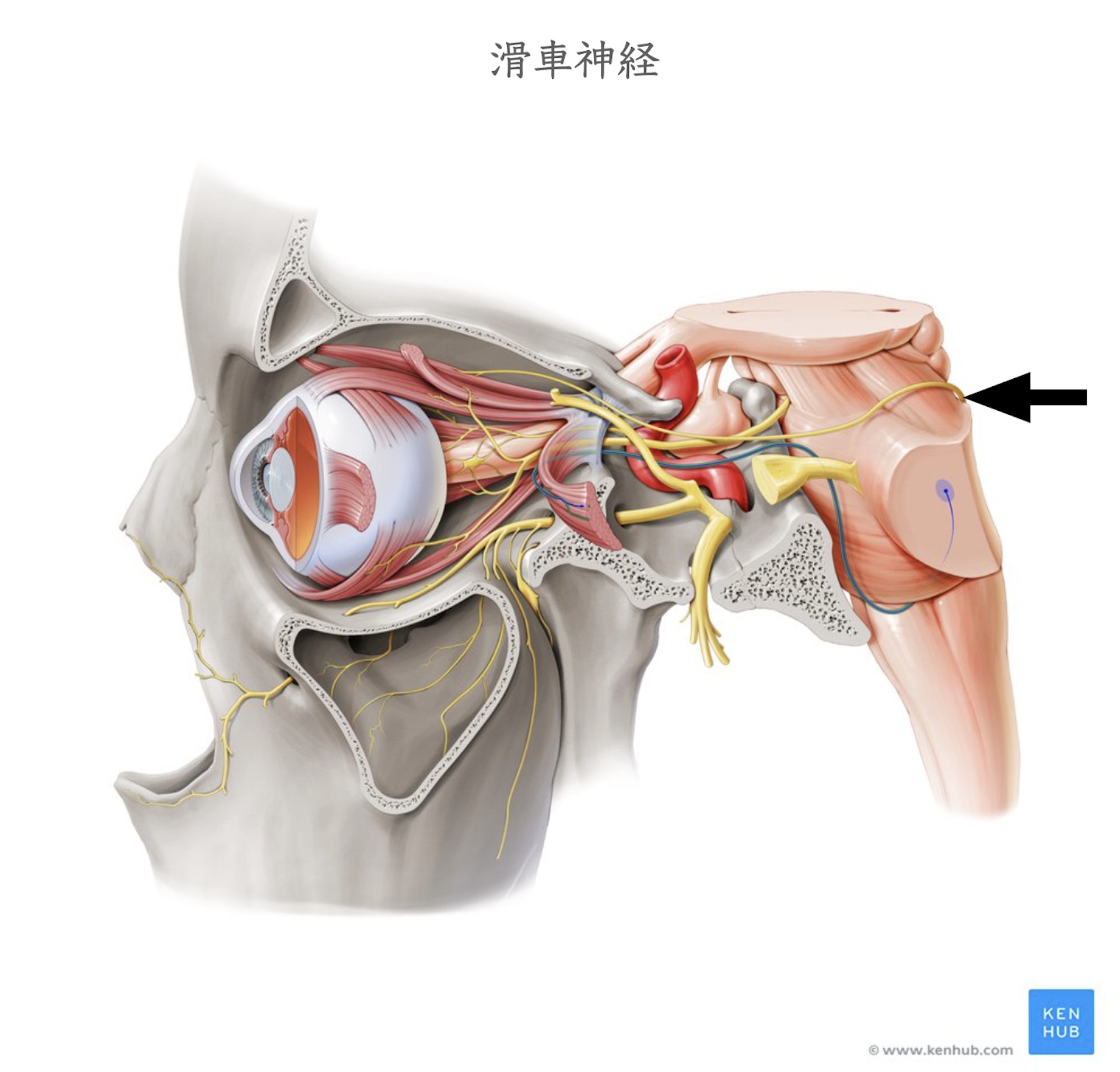
滑車神経は、脳の背側から起始し、脳幹の側壁を回り走行する唯一の脳神経です。滑車神経核は中脳の下丘下部にあります。中脳水道灰白質の腹側に存在、動眼神経核の背側下方に存在します。滑車神経核から神経線維は中脳で交差し、下丘の下から脳幹背側を出て、その後中脳の周りを、小脳テント内側縁に沿って前方へ向かいます。海綿静脈洞外側壁内では動眼神経の下、三叉神経第1枝の上を走行し上眼窩裂を通り、眼窩内へ入り上斜筋を支配します。
役割
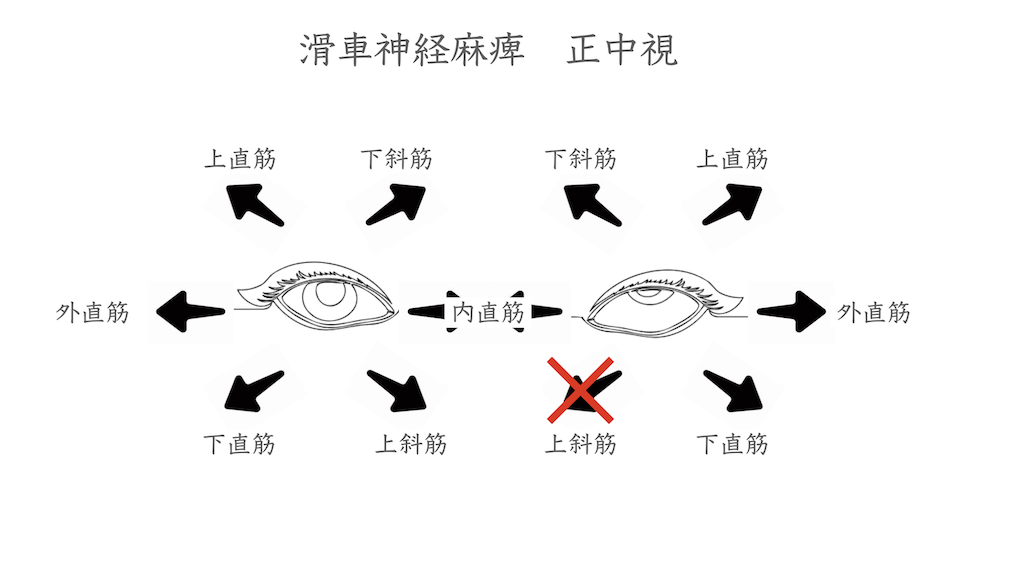
眼球運動には眼球周囲にある6つの筋肉が関係します。これらを外眼筋と言い、上直筋、下直筋、内直筋、外直筋、上斜筋、下斜筋があります。
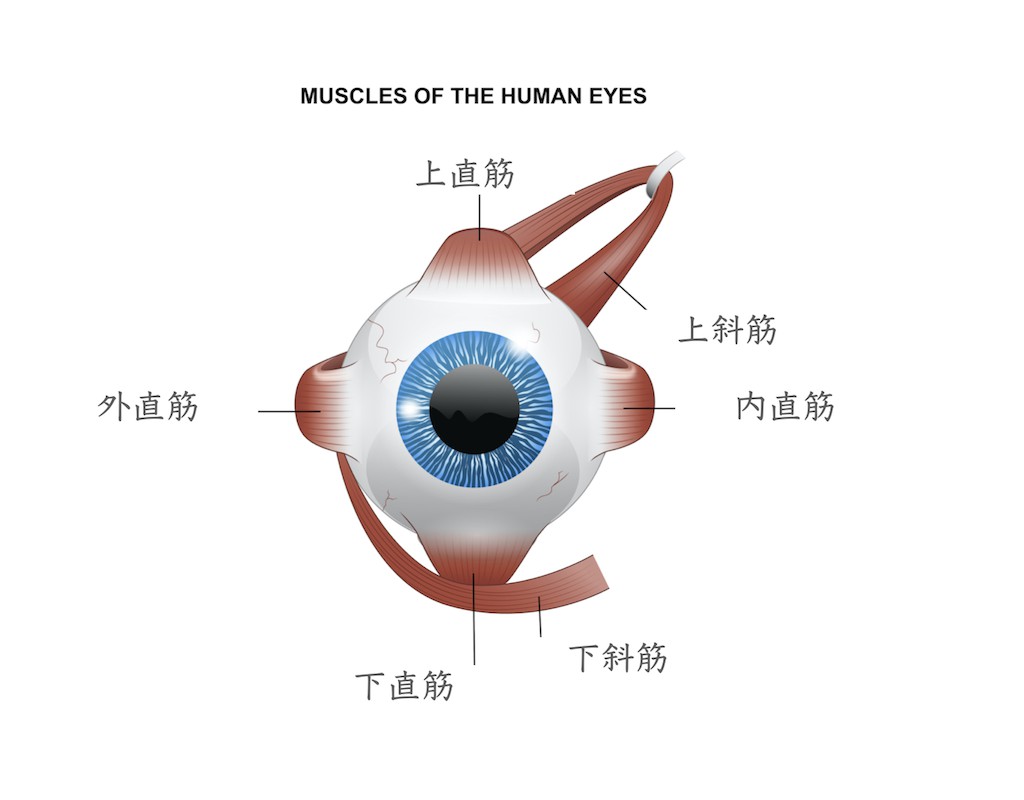
上直筋、下直筋、内直筋、外直筋は作用が単純で分かりやすいのですが、上斜筋、下斜筋は作用がやや複雑です。注視方向は、水平、上下方向、のみならず回旋方向の3軸に対し常にコントロールされています。斜筋は眼球運動に伴うバランスをとっています。
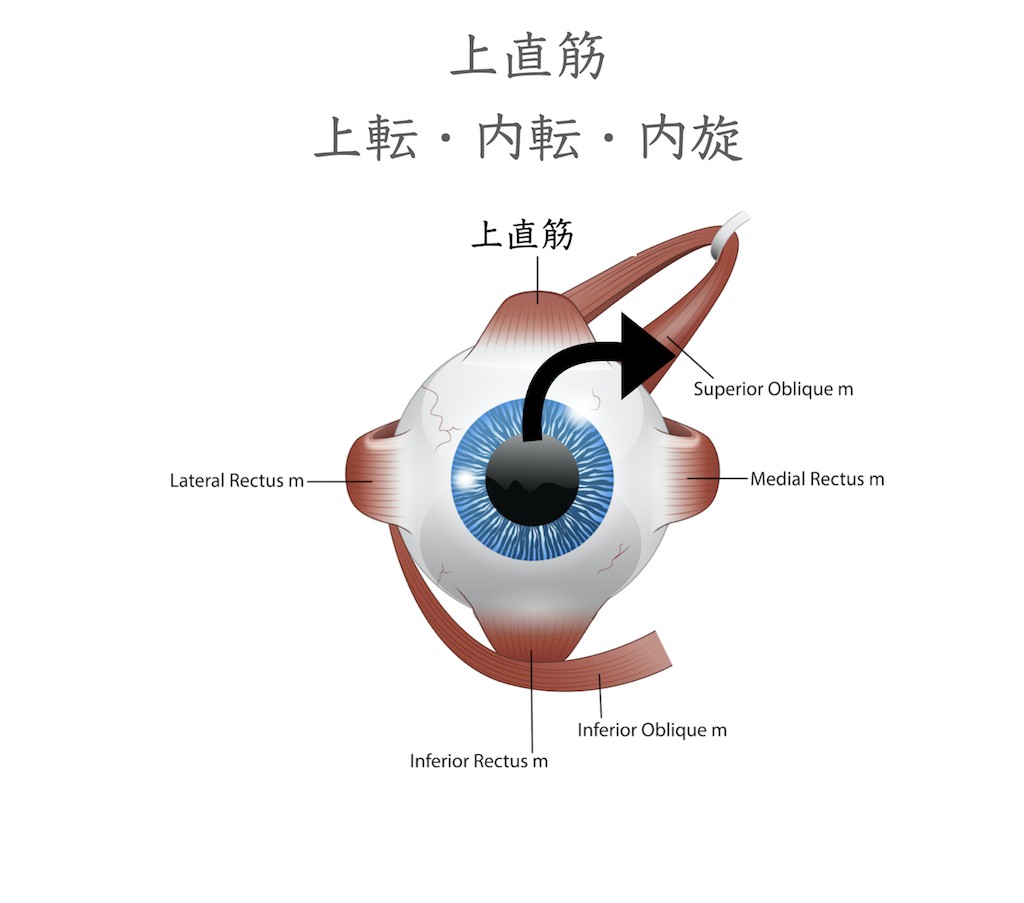
上直筋は眼を上に向ける時に作用する筋肉です。眼球が外転位では上直筋は上転させる作用ですが、眼球が内転位では眼球を内方に回旋させる作用を示します。(動眼神経支配)
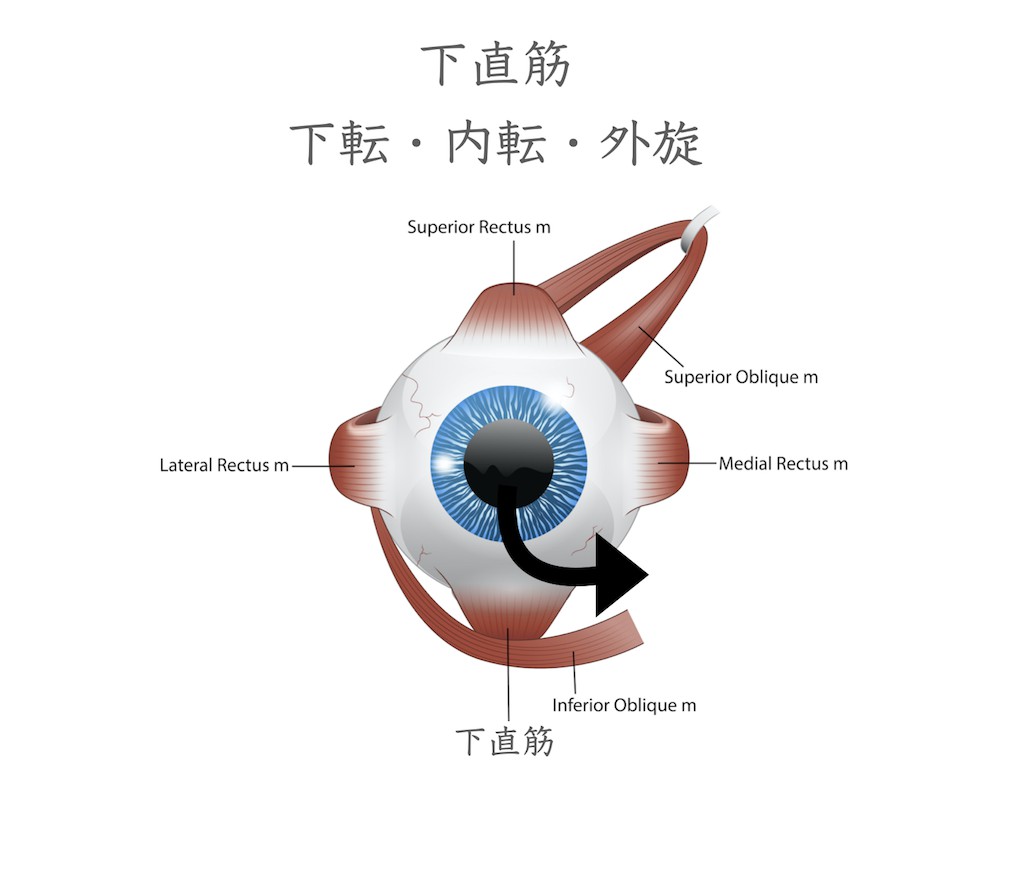
下直筋は眼を下に向ける時に作用する筋肉です。眼球が外転位では下直筋は下転させる作用ですが、眼球が内転位では眼球を外方に回旋させる作用を示します。(動眼神経支配)
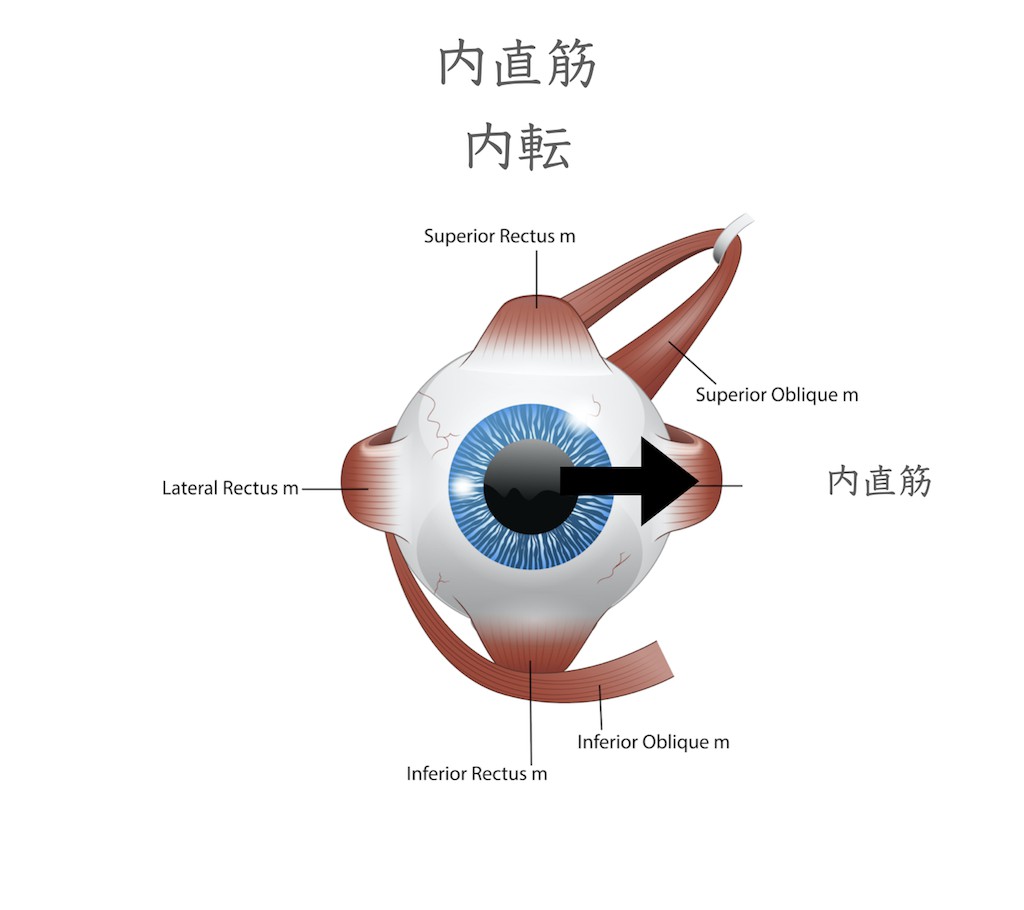
内直筋は眼球を鼻側(内側水平)方向に向ける筋肉です(動眼神経支配)
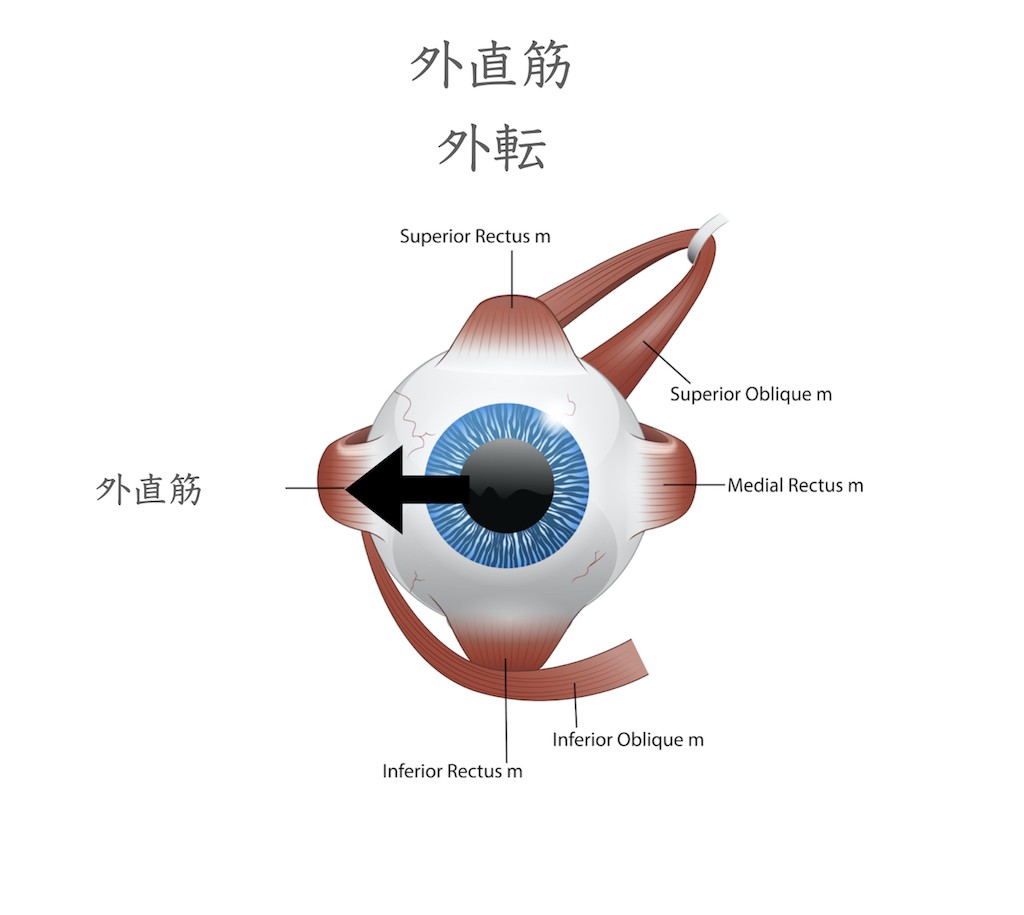
外直筋は眼球を耳側(外側水平)方向に向ける筋肉です(外転神経支配)
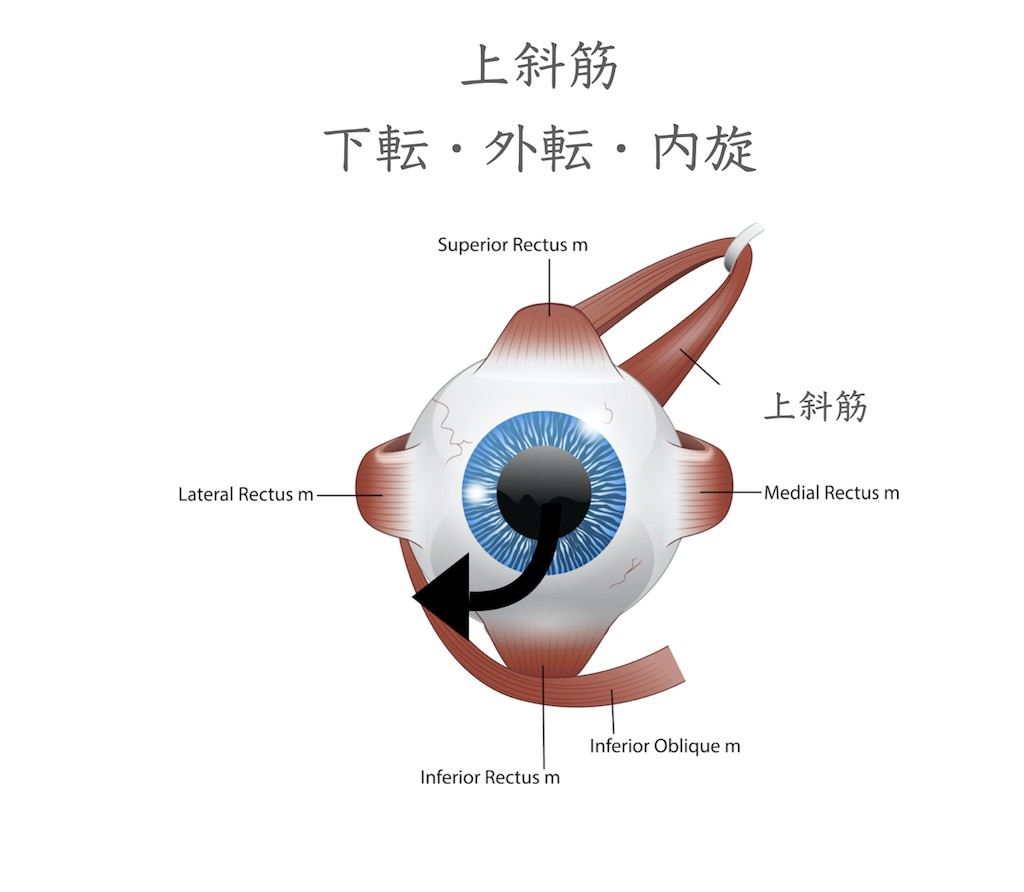
上斜筋は
・内側を向いたときに目を下に動かす作用
・眼球を内側に回転させる作用
があります。上斜筋という名前ですが、眼を下に向かす下転作用があります。上斜筋は眼球上部を眼球に対して内側方向に51度斜めに付着しています。そのため眼球が51度内転した位置で収縮すると、眼球を後方から引っ張る形になり、下転作用が最大となります。下直筋と協力して眼球の下転に作用しています。(滑車神経支配)
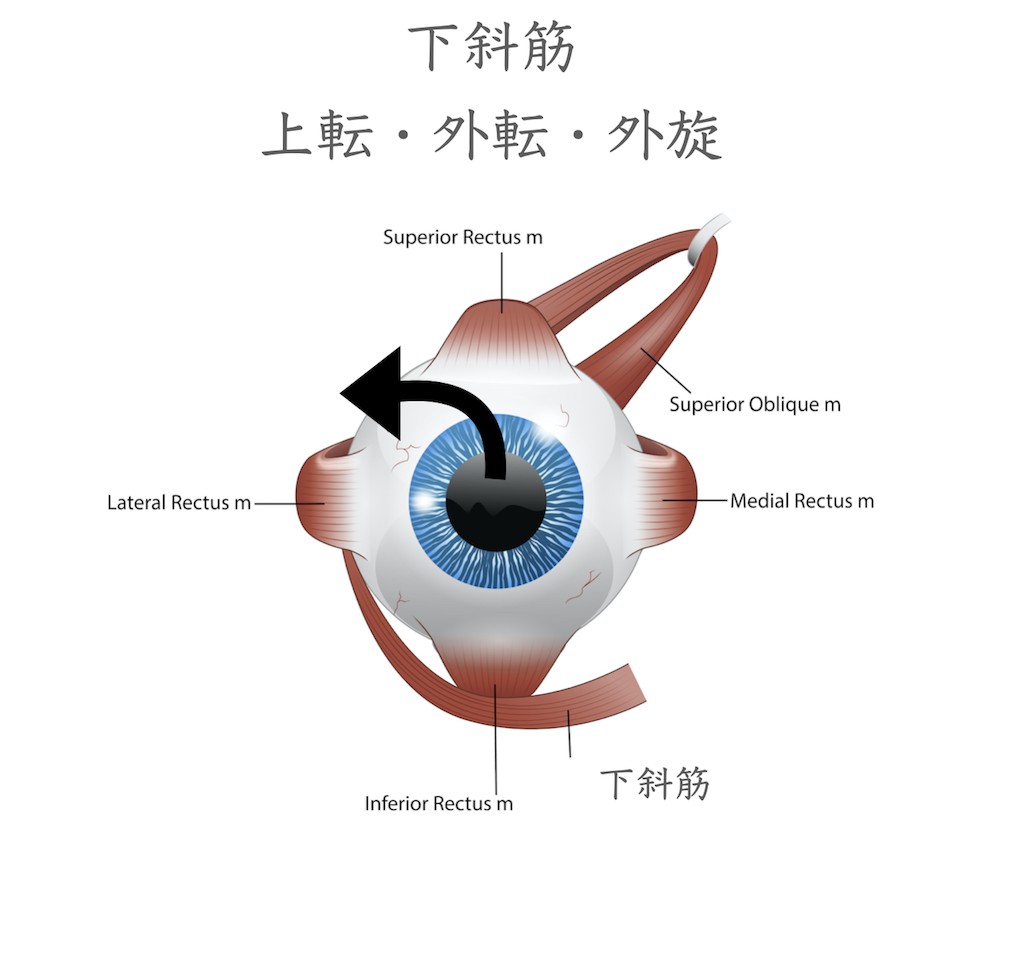
下斜筋は眼球を外方に回旋させる作用があります。他に上転および外転作用があり、収縮すると眼球を上外側に向けます。(動眼神経支配)
滑車神経の働きについては分かり辛いかと思います。内側を向いたときに目を下に動かす作用
と眼球を内側に回転させる作用があるため、上斜筋が障害されると、眼を下内転+内旋させる作用が障害されます。(書いていてもよく分からなくなります)
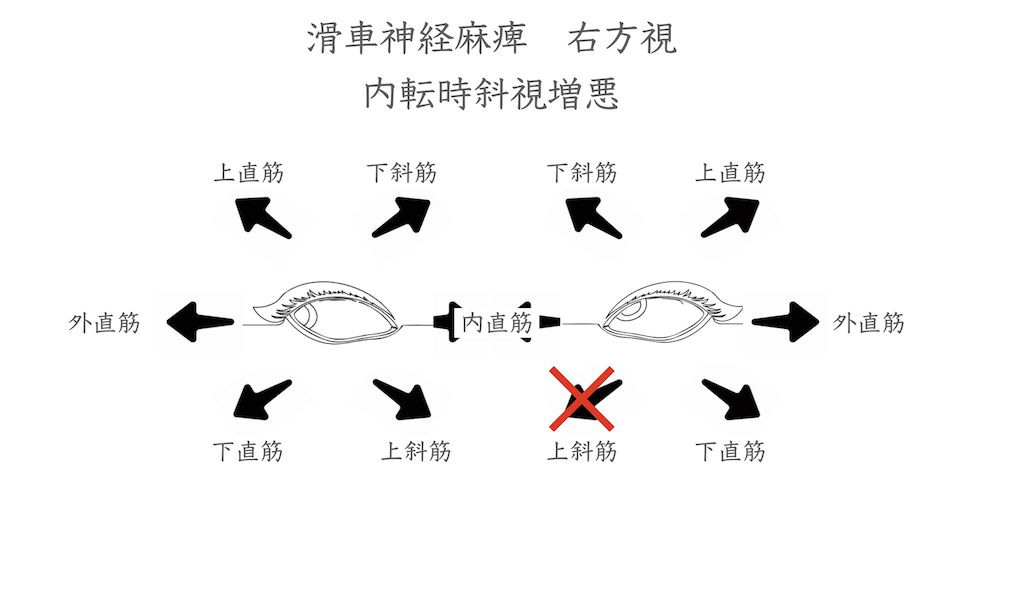
・大事なのは上下方向の複視が中心の症状
眼を下内転させる力が低下しているため、下を向く時に増悪します。また頭を患側に傾けると増悪します。そのため訴えは「階段を降りるときダブって怖い」と言われる方が多いです。また、できるだけ左眼を内下転しないような頭位にします。これを代償性頭位といいます。
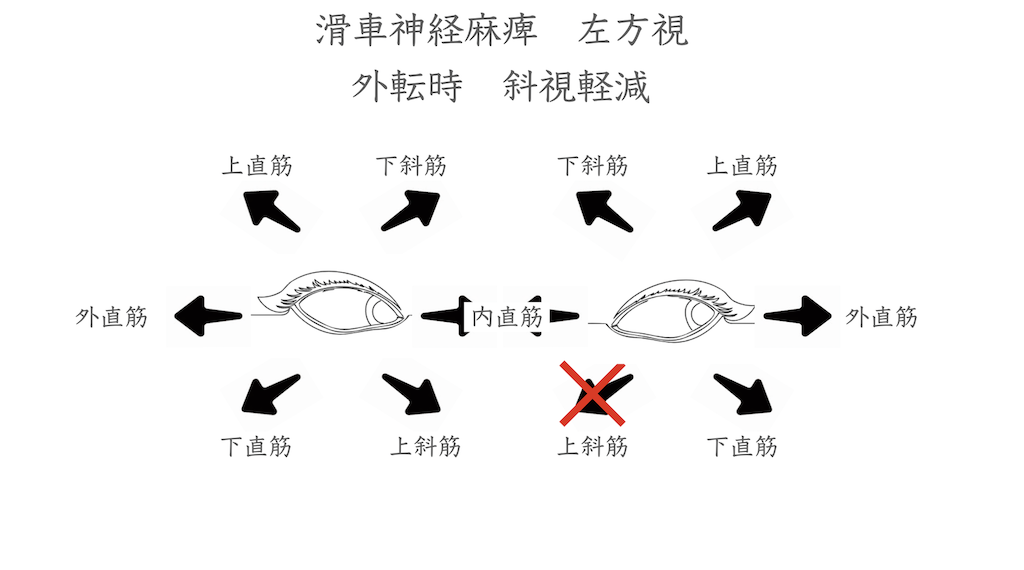
・健側に頭を傾け、顎を引いて上目遣いの頭位となります。
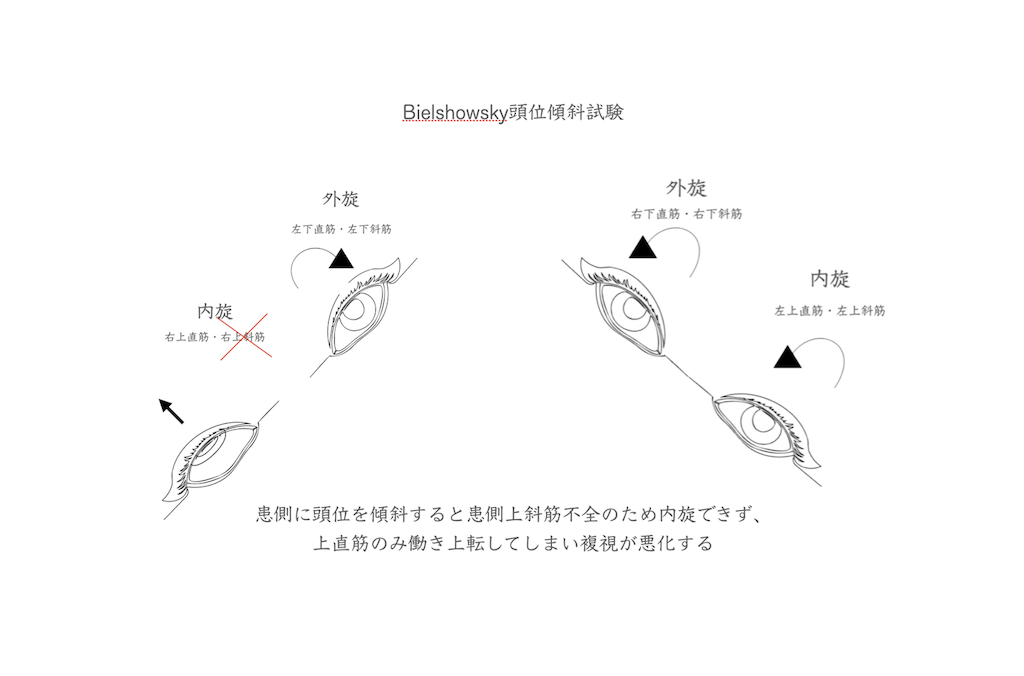
Bielshowsky頭位傾斜試験
眼球の回旋を調べる検査です。まず回旋について解説します。眼球運動が正常であれば頭部を多少左右に傾けても、見る景色が斜めに傾いたりはしません。これは眼の位置を直立に保つ回旋運動が働くためです。内旋を担う外眼筋は上直筋と上斜筋です。外旋を担う外眼筋は下斜筋と下直筋です。
頭部を右に傾けると
・右眼は内方回旋(眼球上方が鼻側に向かい回旋)します。作用筋肉は
右上直筋 と 右上斜筋 です
・左眼は外方回旋(眼球上方が耳側に向かい回旋)します。作用筋肉は
左下斜筋 と 左下直筋 です
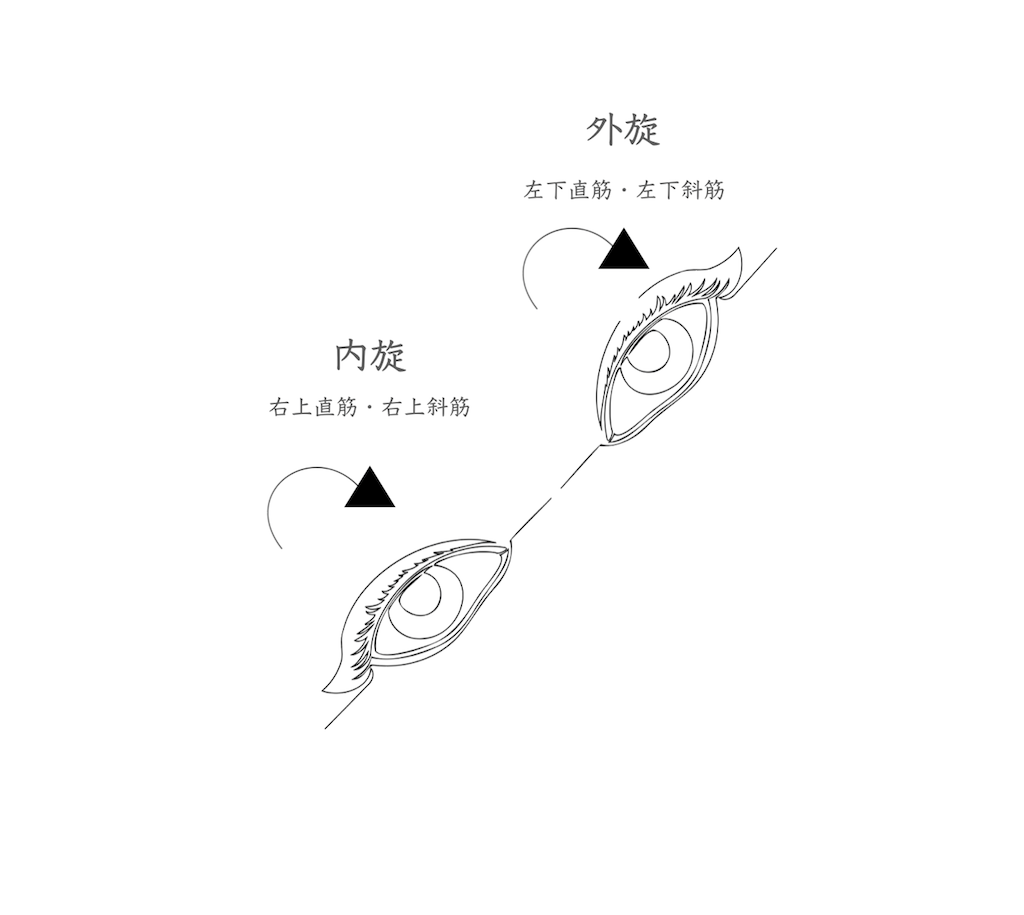
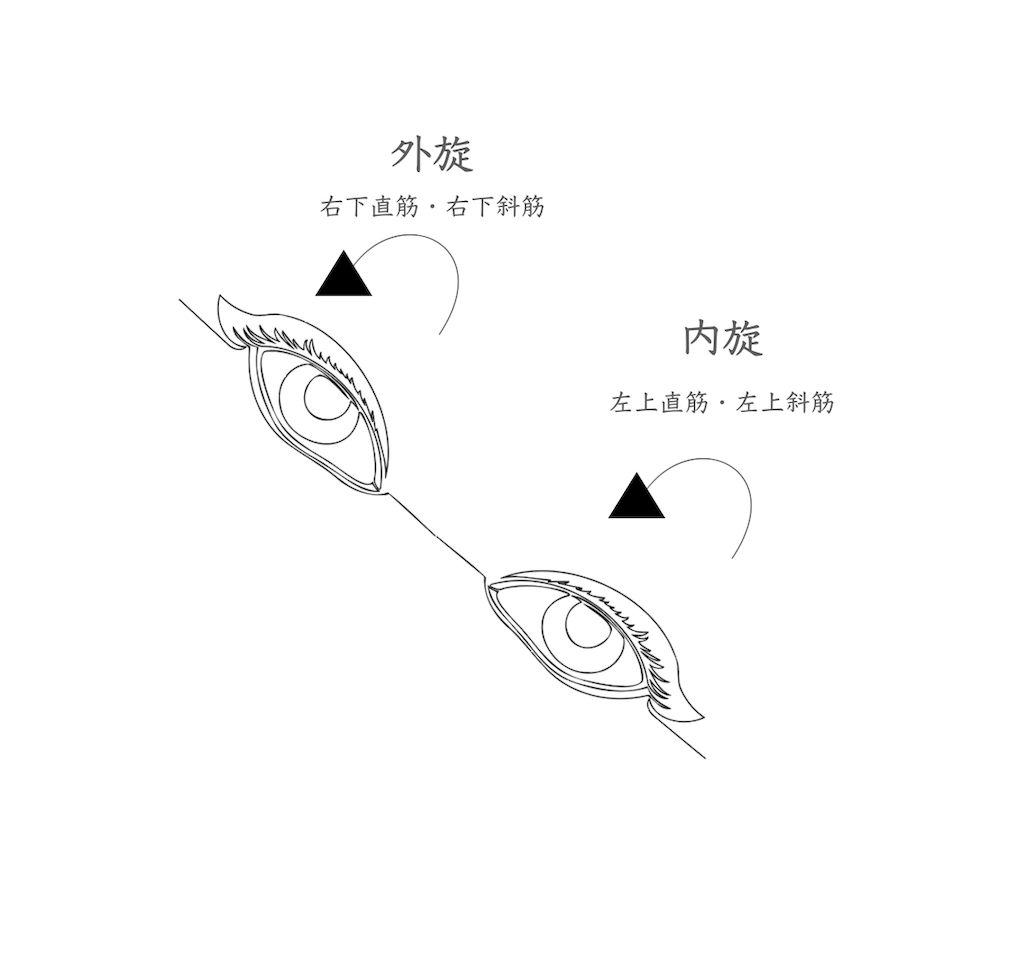
頭部を左に傾けると
・右眼は外方回旋(眼球上方が耳側に向かい回旋)します。作用筋肉は
右下斜筋 と 右下直筋 です
・左眼は内方回旋(眼球上方が鼻側に向かい回旋)します。作用筋肉は
左上直筋 と 左上斜筋 です
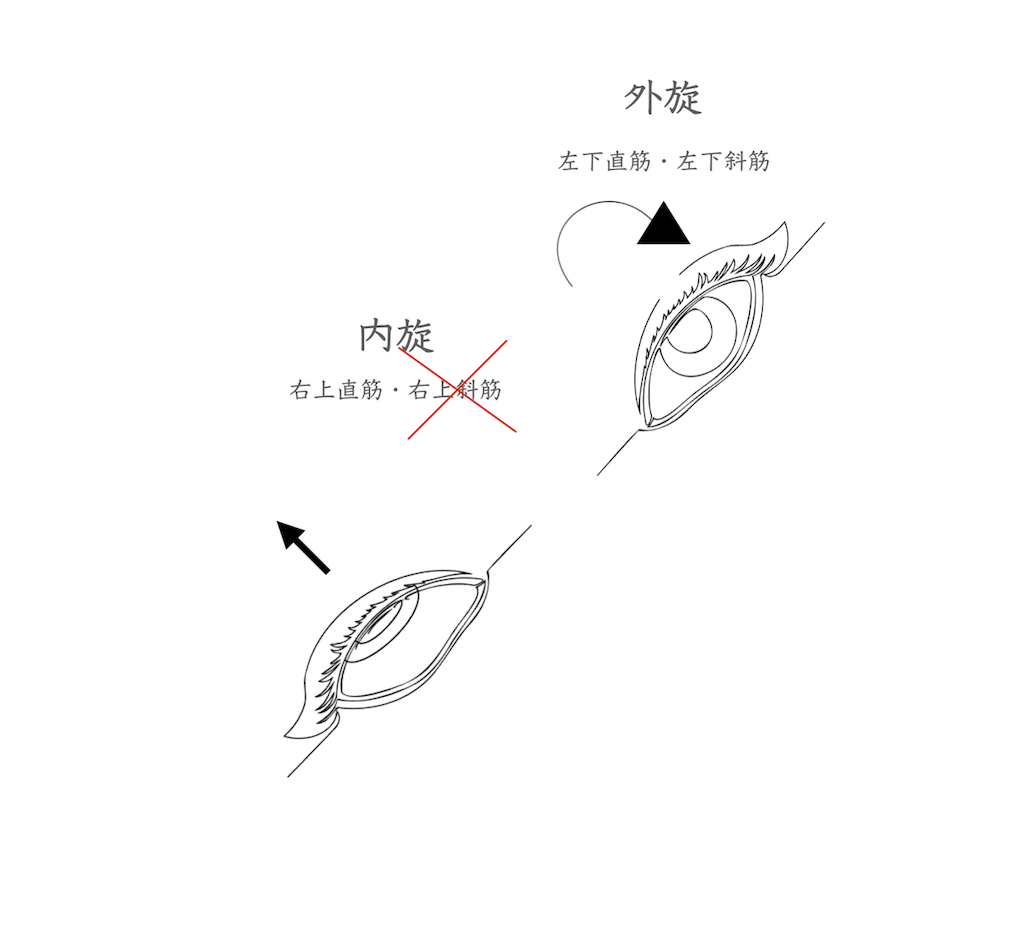
ここで右の上斜筋麻痺があるとしましょう。頭部を右に傾けると正常であれば
右眼は内方回旋(眼球上方が鼻側に向かい回旋)します。
左眼は外方回旋(眼球上方が耳側に向かい回旋)します。
しかし上斜筋が上手く働かないので右眼は内方回旋(眼球上方が鼻側に向かい回旋)出来ません。代わりに内方回旋作用のある上直筋が収縮するので回旋するだけでなく右眼が上転してしまいます。また上転の程度は先天性滑車神経麻痺ならば程度が大きく。後天性滑車神経麻痺では程度が小さいです。
滑車神経の難しい理由は「回旋」を評価しないといけない点につきます。
-動眼神経麻痺と合併した滑車神経麻痺-
滑車神経が支配している上斜筋の働きは
①内側を向いたときに目を下に動かす作用
②眼球を内側に回転させる作用
この2つになります。
しかし動眼神経麻痺があると、最初から眼は下方外側を向いてしまうため評価が困難です。そこで患者さんに勢いよく内下方を見ようとしてもらいます。動眼神経麻痺があるので、実際には内転はしません。しかし、その際に眼球が内旋すれば上斜筋は保たれていると判断出来ます。つまり滑車神経麻痺は合併しておりません。一方で、内旋が見られなければ上斜筋は障害されていると判断します。内旋を観察する際には眼球結膜の血管を観察すると分かりやすいです。
HESSチャート
HESSチャート検査とは、まず右眼に赤レンズ、左眼に緑レンズを装着します。赤眼鏡では赤色のみを、緑眼鏡では緑色のみを認識することが可能になります。この眼鏡をかけた状態で、赤い指標を見てもらうと、赤眼鏡を装着している右眼がまず赤い指標をとらえます。この状態で緑色のライトで指標(赤く光った点)を被験者自身に緑色のペンで照らしてもらいます。こうして緑色しか見えない左眼がどの位置を見ているかが分かります。こうすることで赤い指標と緑ランプで照らした部位の違いを記録することで左右の眼のずれがわかる検査です。これらを記録してもらいます。1マスが5度に対応しており、通常15度偏位と30度偏位の部位を一か所ずつ記録していきます。
①中心のずれ
中心のずれは正面視した際に見られる眼位のずれです。中心から内側にずれがあれば内斜視または斜位。外側にずれがあれば外斜視または斜位です。上にずれがあれば上斜視または斜位。下にずれがあれば下斜視または斜位となります。
②左右図形の非対称性
左右どちらかの眼で固視しても斜視角が変わらない斜視または斜位を共同性斜視・斜位といいますが、その場合は対称性パターンとなり、麻痺性斜視や非対称性斜視、斜位は非対称パターンとなります。
③左右の図形の大きさ
眼筋麻痺がある場合は眼の動きが小さくなるため小さい動きになる一方で、健側は過剰に動き、図形自体が大きくなります。これはHeringの法則と言います。左右の眼には同じ指令が伝わるため麻痺側の眼と健側の眼の共同に運動が出来るように指令が出るのです。麻痺側では動きが悪いため、動きの悪い筋肉を動かす強力な指令が出ます。同じ指令が健側の眼にも出ているので健側は過剰に動いてしまうのです。
④障害筋の診断
動きが小さい方の図形(麻痺側)で固定点と測定点のずれが最大の点を探します。その方向に作用する筋肉が障害筋肉です。
眼性頭位異常
眼性頭位異常とは外眼筋麻痺による複視を頭位によって補うため、頭位に異常を来すことです。診察上非常に有用な所見となります。
大きく分けて3つの頭位に分類します。
① 顔の回転
② 顎の上げ下げ
③ 頭部傾斜
以上3つの頭位で考えます。
①顔の水平面での回転:外直筋、内直筋の麻痺の場合頭を回転して麻痺を補正します。
②顎の上げ下げ:上直筋・下直筋麻痺の場合は回旋偏位は上斜筋および下斜筋が対応するため
上直筋麻痺では顎上を下直筋麻痺では顎下で補います。上下直筋ともに23度外転位で上下複視が強くなり内転位をとろうとし、麻痺側に顔を回転させ複視を軽減させます。
③頭部傾斜:上斜筋麻痺では内旋方向つまり健側への頭部傾斜で回旋を補い、顎を下げて下転作用を補います。上下の偏位は51度内転で最大となるため、外転位をとろうと健側に顔を回転させます。下斜筋麻痺では外旋を補うために麻痺側に頭部傾斜し顎上げで上転を補います。上下の偏位は51度内転で最大となるため、外転位をとろうと健側に顔を回転させます。
skew deviation
skew deviationとは眼球が垂直方向にずれている状態です。つまり左右の目が上下にずれた状態です。それに加えて斜頸もあります。上下にずれているため滑車神経麻痺と間違うことがあります。
調べる方法は、
①両眼前50cmの位置で両目に向けてペンライトを照らします。
②正常では眼球が正常位にあるためペンライトの光が瞳孔の中に反射します。しかし視軸が上下方向にずれるため、ペンライトの光の反射が瞳孔の中心からずれることになります。
滑車神経麻痺との鑑別方法は滑車性追従運動の障害の有無、眼振の有無、回旋偏位の有無が有用です。
滑車神経麻痺を起こす原因疾患
滑車神経麻痺を単独で起こす疾患は少ないと言われています。多くは複合神経麻痺の発症形式をとります。その場合の疾患は前章の動眼神経麻痺の章を参考にして下さい。単独の滑車神経麻痺で多いのは外傷と言われています。その他、神経虚血も一定頻度で遭遇します。他に私の経験になりますが、滑車神経核近傍の海綿状血管腫・滑車神経核近傍の脳梗塞、脳出血なども一定頻度で散見します。