4-5
治療
概要
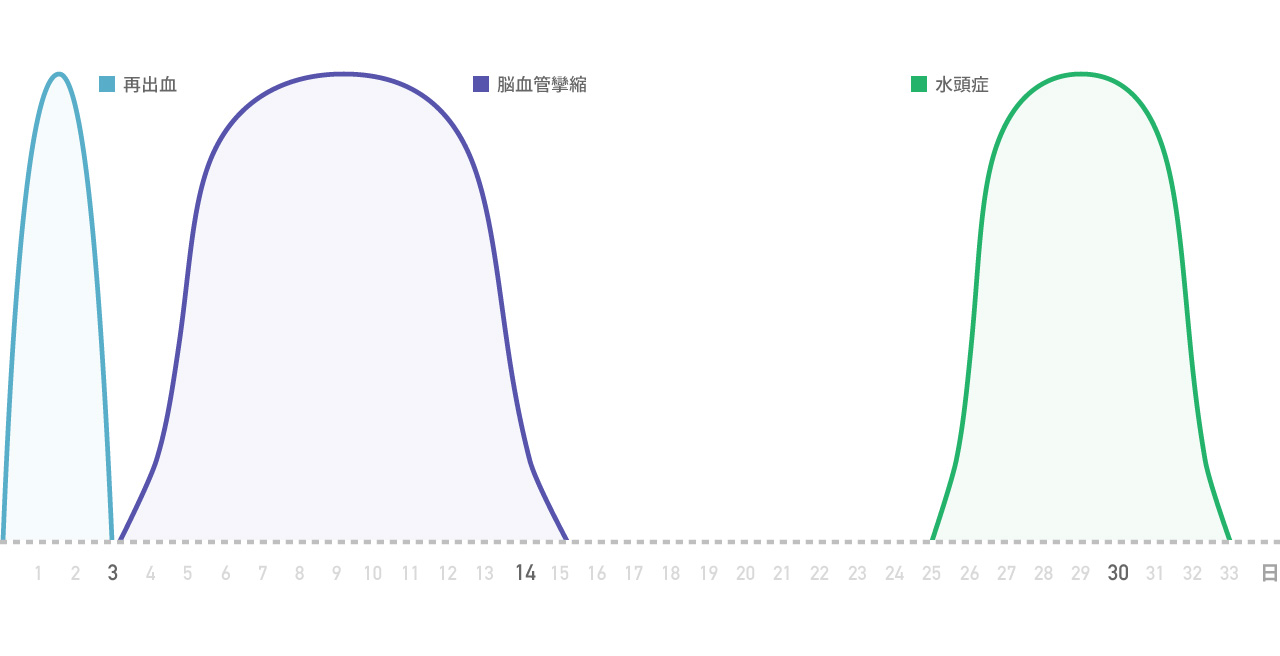
くも膜下出血の治療はいくつかに分かれます。治療の解説をする前に、くも膜下出血発症後の経過を説明すると理解しやすいので、先に解説します。くも膜下出血を発症してから約4週間にわたり様々な事が起こります。発症して手術してそれで解決という病気とは全く異なりいくつもの峠を越えなければ解決しない疾患です。再出血、手術、術後感染、消化管出血、貧血、低栄養、肺水腫、肺炎、髄膜炎、尿路感染、血管攣縮、たこつぼ型心筋症、脳梗塞、水頭症・・・あげればきりがありません。その中でもくも膜下出血に特異的で代表的な3大合併症を解説します。再出血、脳血管攣縮、水頭症が3大合併症です。それぞれ発症する時期がおおよそ決まっています。
①再出血 発症ー発症3日目
②脳血管攣縮 発症3日目ー発症14日目
③水頭症 発症1ヶ月目
①再出血の治療
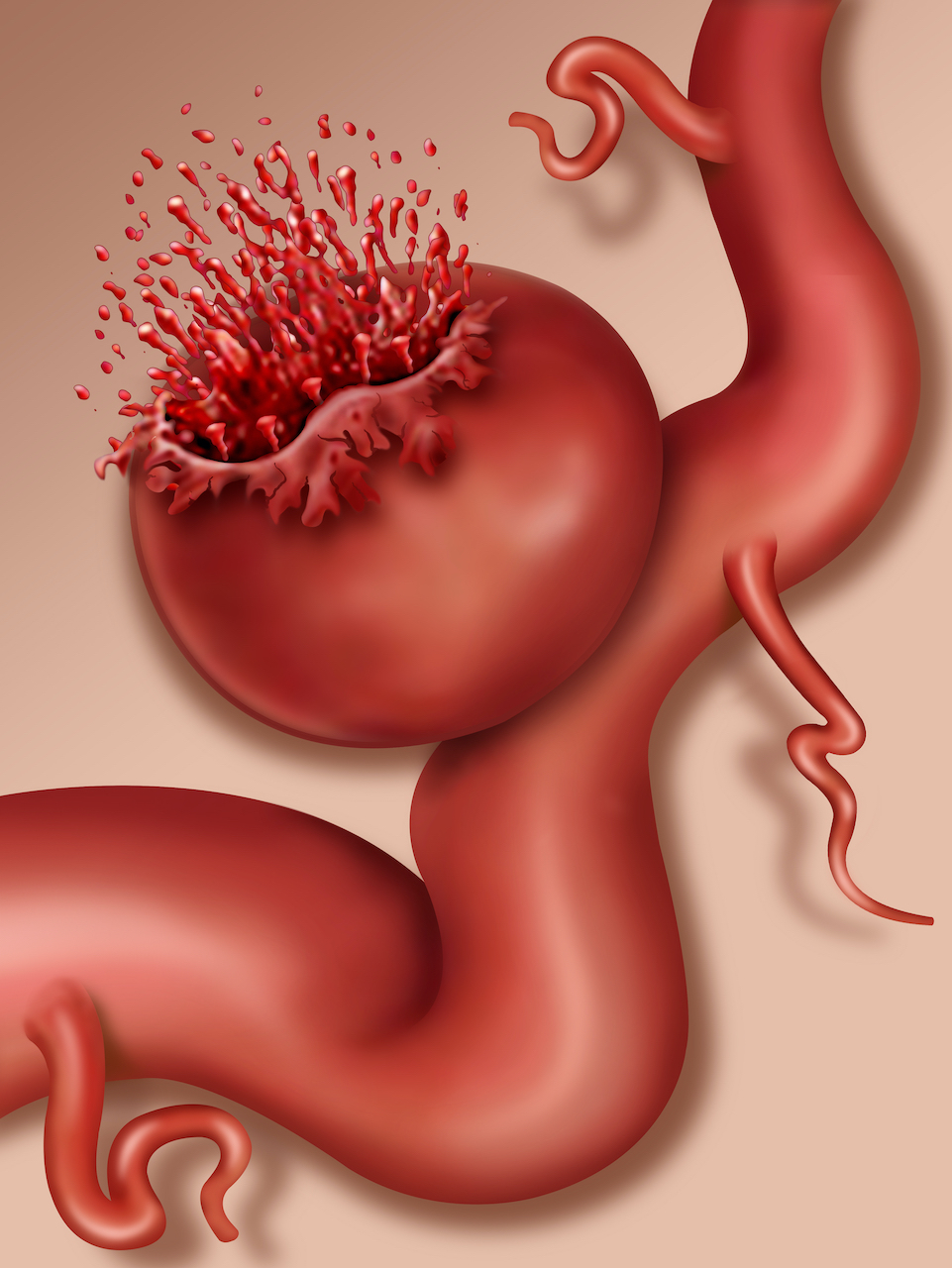
破裂した脳動脈瘤は、一端は止血されている状態になっていることが多いです。ただしこの状態は完全に止血されたわけではなく非常に不安定な止血で、いつ次の破裂が来てもおかしくない危険な状況です。くも膜下出血が発症してから24時間以内に再出血を起こすことが一番多いといわれています。そして、再出血を起こした場合の死亡率は約50%以上といわれています。よって再破裂を起こす前に出血点を完全に止血する必要があります。来院した段階から厳格に降圧し、鎮痛薬によって刺激になる痛みをコントロールします。状況によっては再破裂を引き起こすような刺激を与えないために鎮静薬によって鎮静します。意識の状態が悪かったり、鎮静によって呼吸管理を安全に行う必要がある場合は筋弛緩薬を使って気管挿管を行い、人工呼吸器管理下に呼吸を管理します。
さて、上記の如く再破裂を未然に防ぐ対策を行いながら破裂した動脈瘤の部位、大きさ、形状、周囲の血管との関係を検索する必要があります。「3D-CTA」といって造影剤を用いて、脳内血管を描くCT検査、もしくは「カテーテル」という細い管を脳内の血管まで挿入して脳血管を直接撮影する検査を行います。同時並行で全身の合併症の有無、その評価を行います。先述したように24時間以内に再出血する可能性が一番高いので、24時間以内に動脈瘤の処理を行う必要があります。しかしながら様々な理由から24時間以内に動脈瘤の手術が行えない場合があります。しかし、どんなに遅くとも発症から72時間以内に行わなければなりません。理由は次に解説する第二の合併症の脳血管攣縮の時期に入るからです。この脳血管攣縮の時期は、脳血流が低下する時期で脳梗塞(血流が途絶えて脳細胞が死滅する)に陥らないようにあらゆる対応が迫られる時期なのです。具体的には血流が落ちないように血圧を上げて、血管内のボリュームを保つべく点滴量を増やす時期です。つまり動脈瘤を適切に処理して、再出血が絶対に起こらない状況を作り上げておくことが最低条件になる時期なのです。そのような理由から再出血を予防する治療を発症から早期に行う必要があります。
さて動脈瘤はどのように処置されるのでしょうか?
動脈瘤が2度と再出血をしないように出血点を潰してしまう処置ですが、主に2通りの方法があります。一つは動脈瘤を外から潰してしまう「開頭クリピング術」。もう一つは動脈瘤を中から埋めてしまう「コイリング術」です。どちらの治療が選択されるかは、動脈瘤の位置、形、サイズ、患者さんの年齢、全身状態など様々な要因を考慮して選択します。
-
開頭クリッピング術
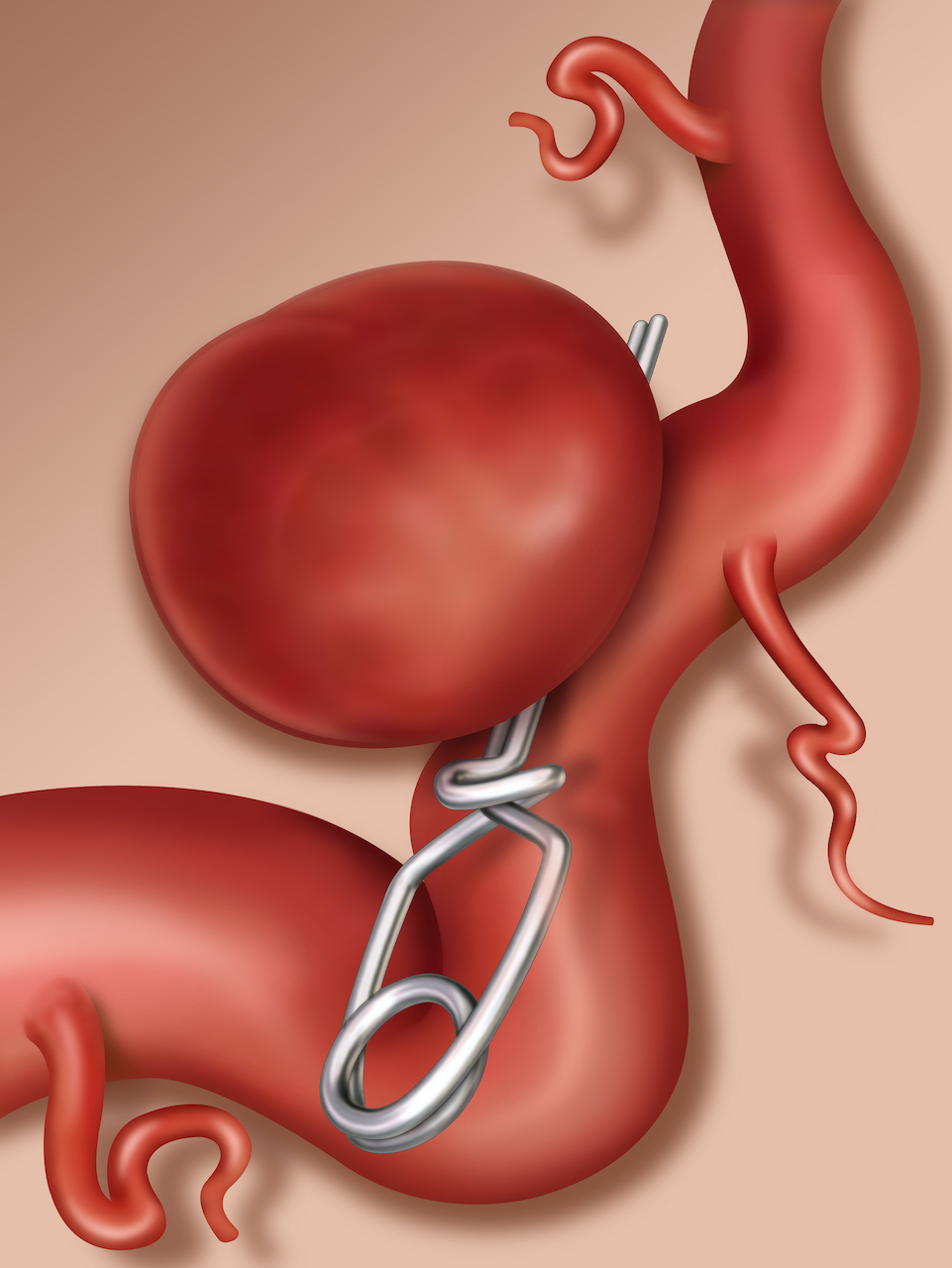
全身麻酔下に皮膚を切開し、頭蓋骨を一部外します。外した骨の下にある硬膜という膜を切開し、脳を露出させます。次に顕微鏡を用いて、脳の「溝」や「すきま」を広げて、動脈瘤まで到達します。「溝」や「すきま」を顕微鏡下に広げるだけですので、脳自体を傷つける作業はありません。動脈瘤に到達したら、周囲の脳、脳神経、血管から動脈瘤を完全に剥離します。剥離を行わないと動脈瘤だけを挟むはずのクリップが、周囲の正常血管を一緒に挟んでしまうからです。剥離が完成したら、動脈瘤の内部に血流が入らないように動脈瘤の根元にクリップを掛けます。クリップは体内に残され、将来出血する危険性を防止します。骨折の時のプレートや髄内釘のように、後に外すことはありません。その後、硬膜を縫合し、脳圧がコントロール出来ていれば(くも膜下出血によって、脳のダメージが高度で脳の腫脹が激しい場合は脳圧が上昇しています)骨を元の位置に戻し、チタン製のプレートで固定します。このプレートも感染でも起こさない限り、後々に外すことはありません。その後、頭皮は縫合され手術は終了です。クリッピング術は、動脈瘤の位置、形、サイズにもよりますが、極めて有効性が高く、長期成績にも問題がないことがわかっています。他にも複雑な形をした動脈瘤でも対応可能です。また、動脈瘤を挟むクリップによって、末梢の血流が悪くなる可能性がある場合は、バイパス術(血管と血管を吻合し、血流を保つ)を組み合わせることで血流を保つことが可能です。次に解説するコイリング術に比べて欠点は①開頭(頭を開けること)するため侵襲性が高い②術後創部の痛み③剃髪が必要④脳深部の動脈瘤は到達が困難となります。
-
血管内手術
全身麻酔下に、多くの場合、足の付け根の太い動脈の中にカテーテルという細いチューブを挿入します。血管の中を通じてカテーテルは脳内の血管に到達させます。造影剤というレントゲンに映るお薬を動脈内に流し、動脈瘤を確認します。そして、切り離し可能なコイル(らせん状のプラチナ線)をカテーテルの中を通して動脈瘤内に充填します。コイルによって内部を充填された動脈瘤には血流が遮断されます。これにて血液を凝固させて、効果的に動脈瘤への血流を断ちます。開頭しないで動脈瘤の破裂を予防できる等の利点があります。しかし動脈瘤が術中に破裂したり、血管閉塞による脳梗塞などの合併症もあります。またコイルの不十分な充填では瘤が再発することもあります。
②脳血管攣縮
くも膜下出血が恐ろしい疾患なのは、最初の出血だけではありません。再出血を予防する手術が早期に行われ、手術による合併症が出現しなくとも、治療結果がまだ決まりません。出血から3日目から2週間目にかけて、脳血管攣縮と呼ばれる脳の血管が収縮して細くなる現象が起きる時期が来るからです。この脳血管攣縮が起こる原因は、くも膜下出血の残った血腫が動脈を刺激して、動脈が過度に収縮してしまうと言われたりしますが、明らかな原因はわかっておりません。脳血管が過度に収縮すると、脳が機能するために十分な血流を脳に送り込むことができなくなってしまいます。血流低下によって麻痺や意識障害が出現します。血管が収縮して血流低下を引き起こしても、脳血管攣縮の時期が終われば血管の収縮が治りますので、後遺症を持ちません。しかしながら血流低下の程度が激しく、血流がなくなってしまうと、脳は栄養を受け取ることが出来ずに死滅してしまいます。この状態を脳梗塞といいます。この状況にまで血流低下を招くと、高度の後遺症を残してしまったり、場合によっては命を落とす危険もある重篤な状態です。そのため術後は可能な範囲で血圧を上げます。血圧が下がると、血管攣縮の起こった細い血管に十分に血流を送り込めなくなってしまいます。血圧を上げ、貧血があるならば輸血を行い、血液濃度を高く保ち、輸液量も増やします。また、塩酸ファスジル(商品名:エリル)という血管収縮を防ぐ薬を使用します。その他、オザグレルナトリウム(商品名:カタクロット)も点滴で使用します。これらの内科的治療でも状態が改善しない場合には、血管内手術による血管拡張術が考慮される場合もあります。
脳血管攣縮の軽いものであれば、経過は良好で14日が経過すると血管は元の太さに戻ります、しかし重度の場合は治療に抵抗し、血流が途絶し、途絶した範囲の脳細胞が死滅しますと麻痺や失語、意識障害が後遺症として残りますし、場合によっては命を落とします。先述しましたが、この脳血管攣縮があるため、脳動脈瘤に対する手術は、くも膜下出血を発症してから3日以内に行うべきだとされています。脳梗塞の状態に陥らなければ、血管攣縮は発症14日を超えると元の血管に戻ります。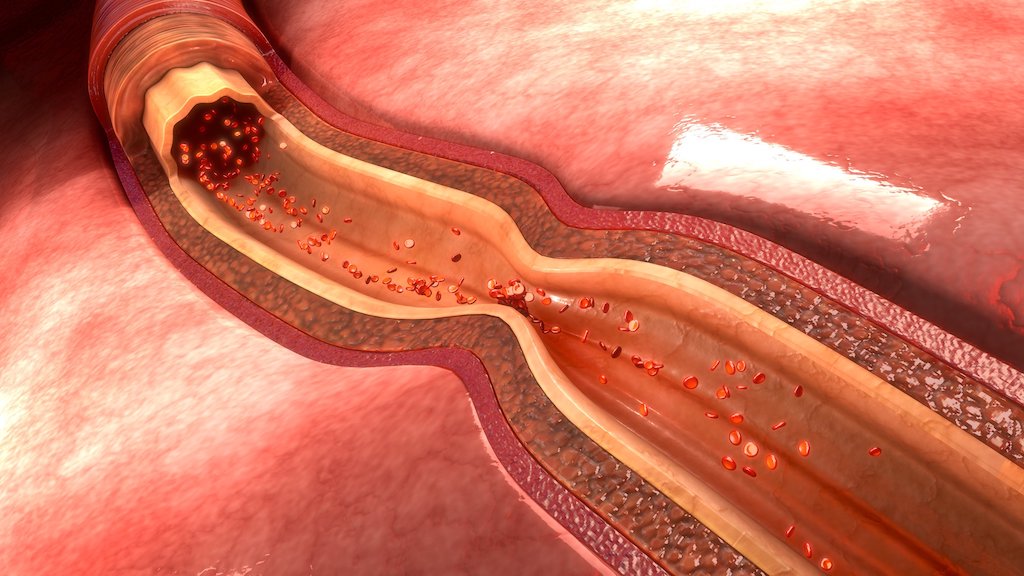
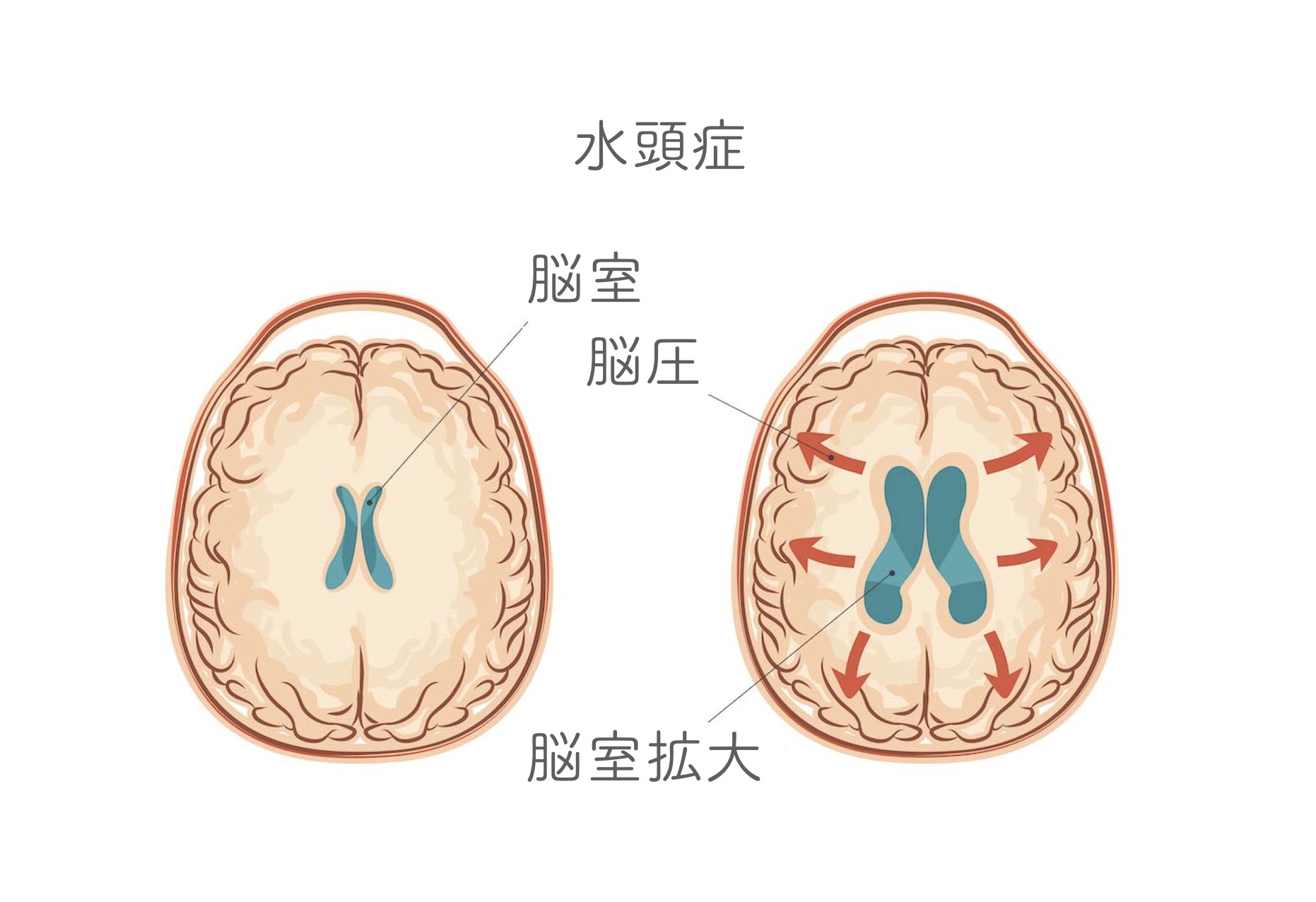
③水頭症
血管攣縮を乗り越えますと、現代医療でも致死率の高い一番怖い時期は乗り越えたと考えても良いかと思います。しかし最後にもうひとつ合併する疾患があります。こちらは現代医療ではおおよそ根治可能なため前の2つに比べると少し落ち着いて考えられます。水頭症とは一言で言うと頭に水が溜まる疾患です。
なぜ頭に水が溜まるのでしょうか?水とは正確には脳脊髄液のことを言います。脳脊髄液とは頭蓋内では「脳室」というお部屋と「くも膜下腔」といってくも膜の下のかつ脳の外側、また「脊髄くも膜下腔」といって脊髄周囲に存在する無色透明の液体です。
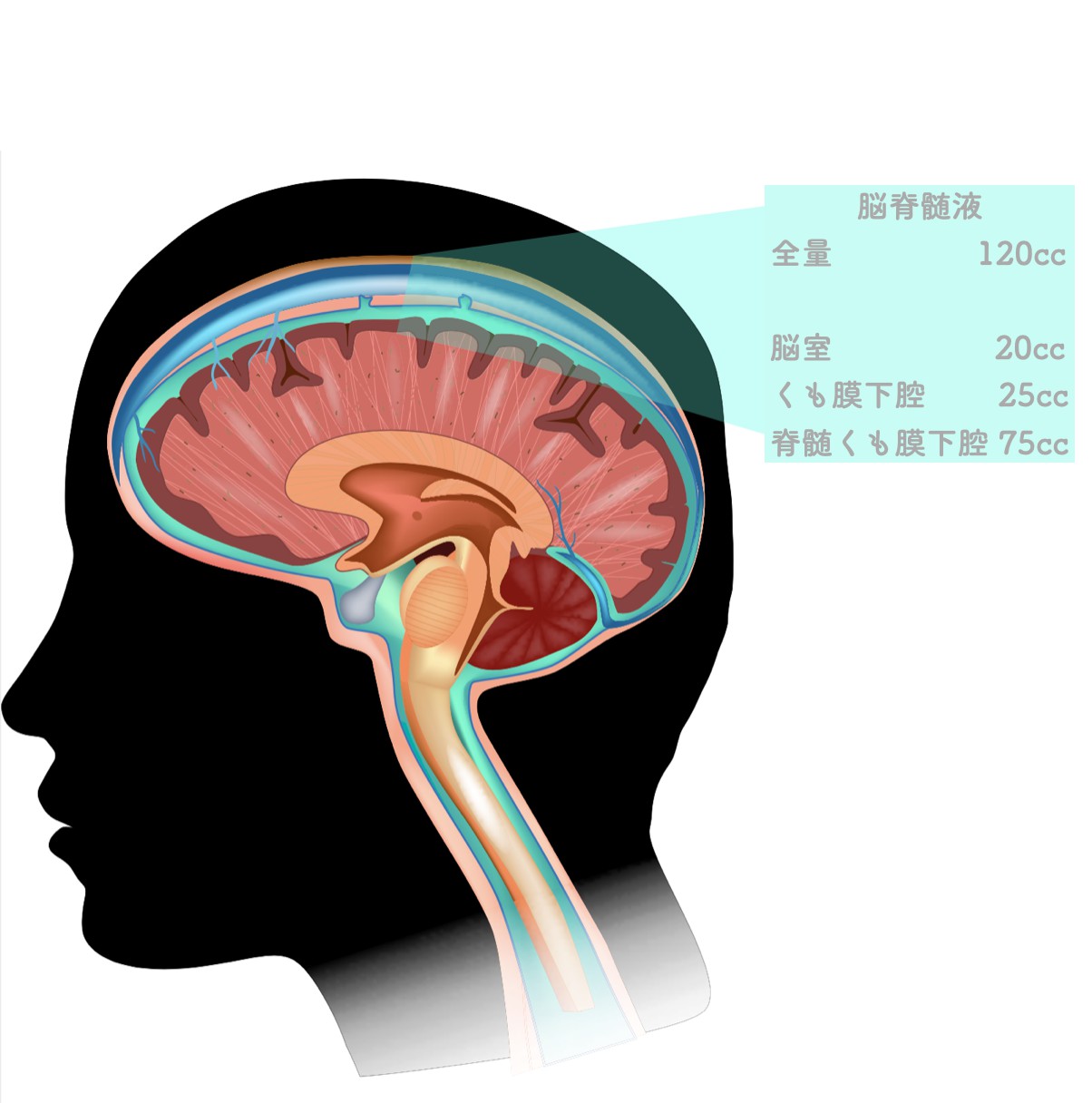
脳脊髄液は全量で130ccですが、絶えず循環しており、24時間に約500 ml産生されていることから、1日に約3~4回入れ替わっている計算になります。
つまり新しく綺麗な脳脊髄液が500cc産生され、一定量の130ccをキープしてると言うことは、古くなった500ccは必ず吸収されているのです。
例えば、吸収される脳脊髄液が400ccならば産生500cc-吸収400cc=100ccが増えてしまい、全量130ccをキープ出来ずに100cc増えてしまいます。つまり脳脊髄液が一定量より増えてしまうのです。これが水頭症です。
くも膜下出血になると、脳脊髄液が血液で汚染されてしまいます。血液で汚染された脳脊髄液は、無色透明でサラサラだった頃とは違い、血液が吸収の過程で粘稠性が増し脳脊髄液がサラサラではなく以前のようにサラサラと循環できず、吸収もうまくいかなくなってしまいます。産生された脳脊髄液500ccに対して吸収が495ccになったしても1日5ccずつ脳脊髄液が増えてしまいます。
水頭症は、くも膜下出血発症から平均1ヶ月程度で現れます。症状は、認知機能低下、歩行障害、尿失禁さらに進行すると意識障害が現れます。診断は頭部CTでも頭部MRIでも簡単に分かります。
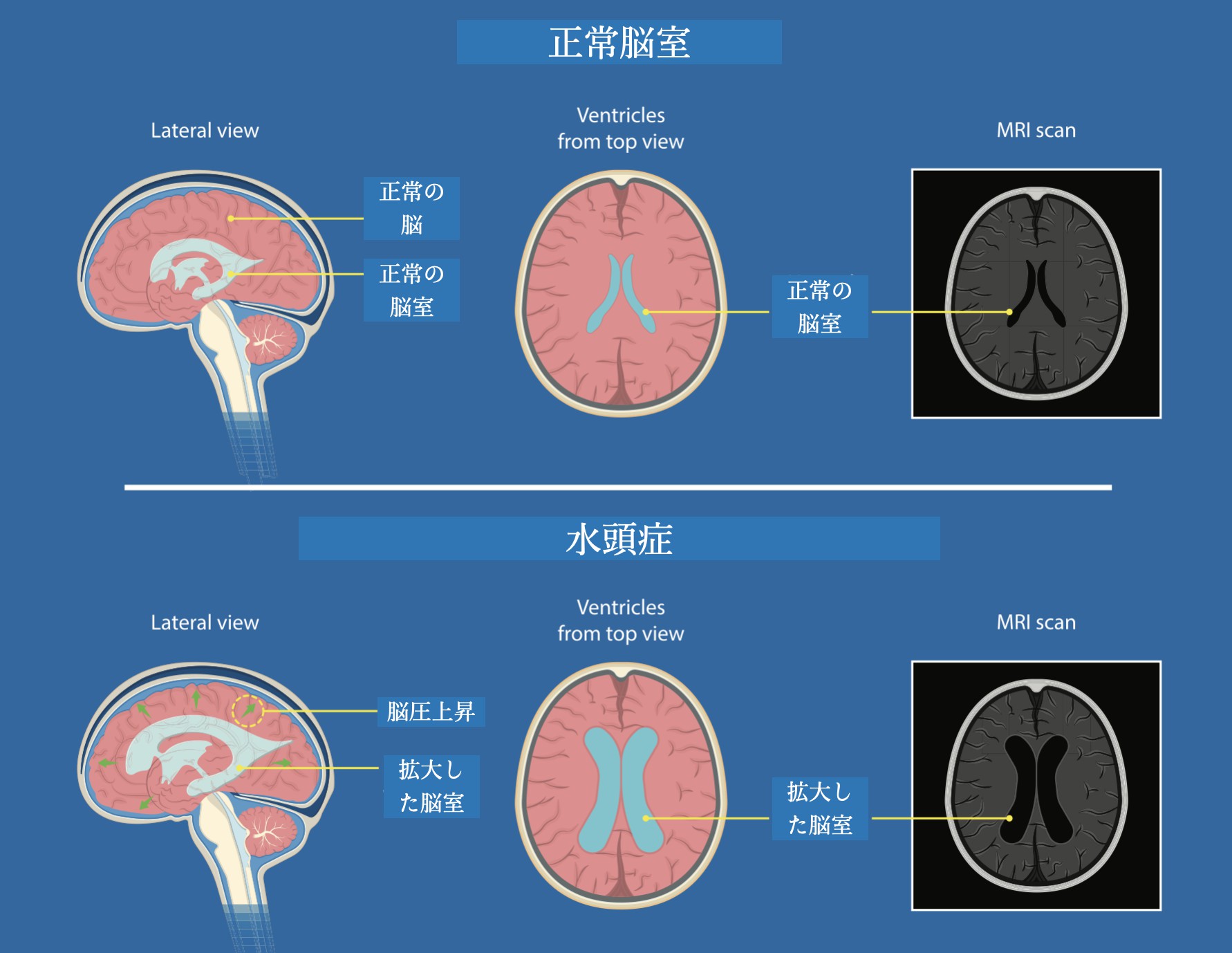
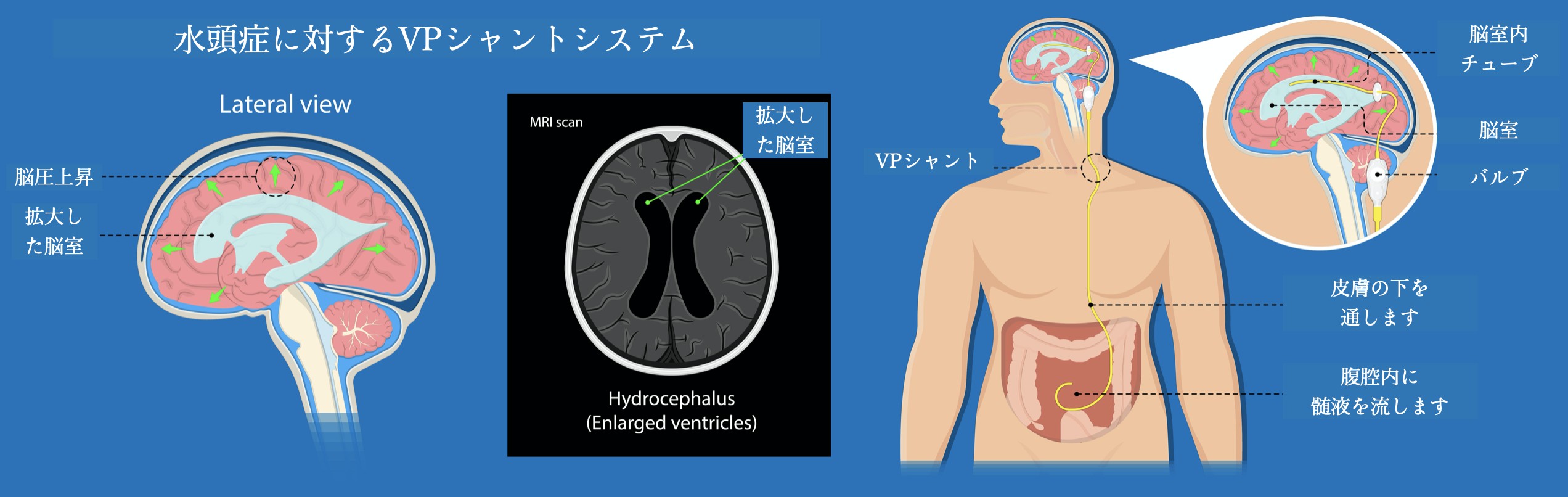
水頭症であることが明らかになった場合には、増えすぎた脳脊髄液を適量排出させるシステムを作る手術を行います。この手術をシャント手術と言います。過剰な髄液を抜き取り、どこか別の場所に適量流す手術です。過剰な髄液を抜き取る場所として、脳室と腰椎があります。そして、脳脊髄液を流す先として、腹腔内と心房があります。適量を維持するのはバルブとよばれる弁を体内に植え込みます。通常①脳室ーバルブー腹腔内、もしくは②腰椎ーバルブー腹腔内のシャントシステムが選択されますが、何らかの原因により腹腔内に問題があるケースでは心房に流すこともあります。適切な時期に、適切なシャント手術が行われれば、水頭症を発症する前に近い状態に戻ることができます。手術自体は脳神経外科手術の中ではリスクが低く安全性が高い手術です。