8-1
慢性腎臓病
CKD
慢性腎臓病は進行すると腎不全に陥り、血液透析、腹膜透析、腎臓移植を必要とします。当然、生活の質は大きく低下し精神的・経済的損失は計りきれません。日本には現在約33万人を超える透析患者がいます。慢性腎臓病は末期腎不全へ移行する以前の早い段階から脳卒中、虚血性心疾患などのcardiovascular disease(CVD)を高率に発症することが分かっています。そのため腎臓病を可能な限り早期に発見し、対処することの重要性が認識され、慢性腎臓病(CKD)の概念が確立されました。CKD は早期に対処すれば、重症化を抑制できます。CKD患者は高血圧の合併が高く、同時に高血圧が腎機能障害進行の強力な危険因子です。
ーCKD合併高血圧の3原則ー
①厳格な降圧達成
②レニン-アンジオテンシン系制御
③アルブミン尿・蛋白尿の減少・正常化
高血圧はCKD発症の危険因子です。高血圧患者における血圧管理はCKD発症を抑制するため、厳格な管理が推奨されています。夜間・早朝の血圧上昇の抑制など、血圧の日内変動も考慮した管 理はより有用と言われています。CKDの重症度は、原疾患(Cause)・腎機能(GFR)・蛋白尿・アルブミン尿(Albumin-uria)に基づく CGA分類で評価されます。降圧目標に関してはCKD重症度および原疾患によって厳密に目標値が決まっています。エビデンスに基づくCKD診療ガイドライン2018には以下の目標値が推奨されています。
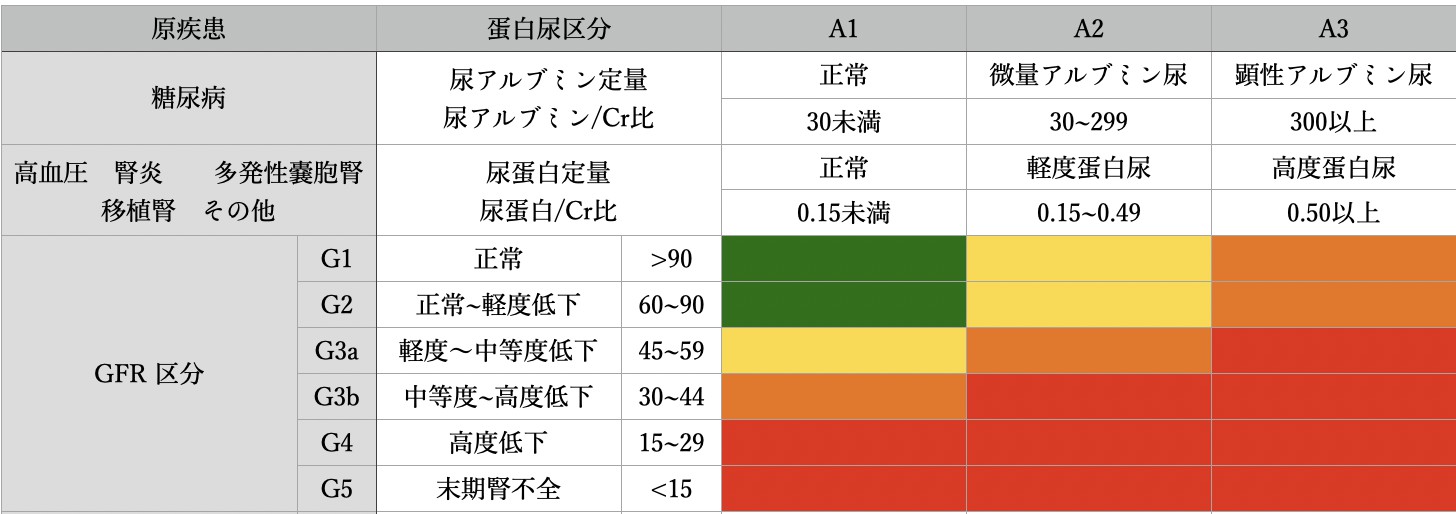
ー75歳未満ー
①CKD ステージ G1・2
DM 合併 : 130/80 mmHg未満
DM 非合併:蛋白尿A1区分 140/90 mmHg未満
A2・3区分130/80 mmHg未満
②CKD ステージ G3・4・5
DM 合併 : 130/80 mmHg未満
DM 非合併:蛋白尿A1区分 140/90 mmHg未満
A2・3区分130/80 mmHg未満
ただし、DM合併の有無およびCKDステージにかかわらず、収縮期血圧110mmHg未満へ降圧しないように推奨されております。
ー75歳以上ー
①CKD ステージ G1~2
150/90 mmHg未満
起立性低血圧などの有害事象がなく、忍容性があると判断されれば140/90 mmHg未満に血圧を維持することを推奨
②CKD ステージ G3~5
CKD ステージ G1・2 と同様の降圧目標
ただし、DM合併の有無およびCKDステージにかかわらず、収縮期血圧110mmHg未満へ降圧しないように推奨されております。
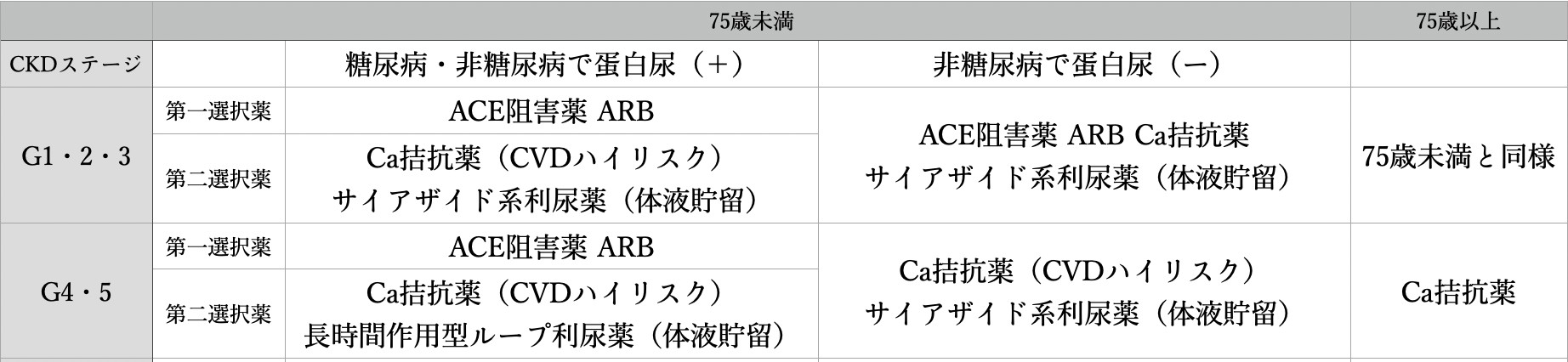
CKDに対する降圧剤
それでは降圧剤は何を選択すれば良いのでしょうか?
DM合併CKDの全てのA区分・DM非合併CKDのA2・3区分:ACE阻害薬・ARB
DM 非合併CKDのA1区分:ACE阻害薬・ARB・Ca 拮抗薬・サイアザイド系利尿薬
ただしCKDステージ G4・5ではACE阻害薬・ARBによる腎機能悪化や高カリウム血症に十分注意し、 これら副作用出現時には速やかに減量・中止しCa 拮抗薬へ変更することが推奨されています。また,75歳以上の高齢者のCKD ステージ G4・5では、脱水や虚血に対する脆弱性を考慮し、Ca 拮抗薬を推奨するとされています。さてCKD慢性腎臓病を罹患しているとCVD脳心血管病を合併する頻度が高率であることを説明しましたが、実際に合併している場合どの降圧剤を使用すれば良いのか迷うかと思います。CKD診療ガイドラインにはその点も記載されています。
〈CKD ステージ G1~3a〉
冠動脈疾患合併:ACE 阻害薬・β遮断薬・ARB
心不全(収縮不全:HFrEF)合併:ACE 阻害薬・β遮断薬・MRB・ARB
心不全(拡張不全:HFpEF)合併:ACE 阻害薬・β遮断薬・MRB・ARB
体液過剰:利尿薬
脳卒中(慢性期)・末梢動脈疾患:具体的な推奨は困難
〈CKD ステージ G3b~5〉
冠動脈疾患合併:ACE 阻害薬・ARB
心不全(HFrEF)合併:ACE 阻害薬・ARB
心不全(HFpEF)合併:ACE 阻害薬・ARB
体液過剰:利尿薬使用
脳卒中(慢性期)・末梢動脈疾患:具体的な推奨は困難
さてRA阻害薬はカルシウム拮抗薬に次いで2番目に多く使用される降圧剤ですが、禁忌事例に両側腎動脈狭窄があります。CKDにRA阻害薬は必須な薬剤ですが、禁忌事例に両側腎動脈狭窄があります。両側腎動脈狭窄は血管病(CVDの一種)ですので、当然合併率が高いことは想像に容易いかと思います。CKD診療ガイドライン2018にも以下の記載があります。
「片側性腎動脈狭窄を伴うCKDに対しRA系阻害薬はそのほかの降圧薬に比して降圧効果に優れ、死亡・CVD発症・腎機能低下を抑制する可能性があり使用することを提案する。ただしAKI発症のリスクがあるため、少量より開始し血清CrとK値を投与開始から2週間を目安に確認しつつ注意深く用量を調節する必要がある。両側性腎動脈狭窄が疑われる際は原則として使用しない」つまり腎動脈狭窄の評価はRA阻害薬を使用するにあたり無視することは出来ません。当院では両側腎動脈狭窄については超音波検査またはMRAを行って確認しています。しかしながら実際にはどのクリニックでも容易に行える検査ではありません。ガイドラインには「スクリーニング検査として腎動脈超音波検査をまず行い、次のステップとして単純MRアンギオグラフィを行うよう提案する」と記載されています。これら検査が行えない場合は、やはり少量より開始し血清CrとK値を投与開始から2週間を目安に確認しつつ注意深く用量を調節するのが現実的かと思われます。
CKDに対するカルシウム拮抗薬
さてCKD診療ガイドラインでは腎臓保護の観点からはRA阻害薬が診療の中心となっています。RA阻害薬は「降圧」+「臓器保護」の役割であるのに対してカルシウム拮抗薬は「The・降圧」の役割が強いことを解説しました。実際の臨床の現場ではCKDを合併していてもRA阻害剤単独療法を行うよりも、カルシウム拮抗薬を併用するケースが多いかと思います。降圧剤は糸球体内圧に様々な影響を与え、腎機能に多くの影響を与えます。「The・降圧」としてのカルシウム拮抗薬も腎臓の微小循環への作用が詳細に検討され多くの議論がされています。
腎臓で行われている血液の濾過は糸球体で行われています。糸球体に流入する血管を輸入動脈、糸球体から流出する動脈を輸出動脈と言います。これらの動脈抵抗によって糸球体の濾過機能が調整されています。さてカルシウム拮抗薬はL型Caチャンネル・T型Caチャンネル・N型Caチャンネルのの3つの型が存在します。
L型:輸入細動脈
T型:輸入細動脈・輸出細動脈
N型:輸入細動脈・輸出細動脈
に存在します。さてこれらの差はどのような影響を及ぼすのでしょうか?
L型Ca拮抗薬は降圧および輸入細動脈を拡張します。CKDでは進行とともに輸入細動脈は拡張し糸球体高血圧の状態となっています。この状況でL型Ca拮抗薬によって更に輸入細動脈を拡張すると糸球体高血圧の更なる悪化を招きます。
一方でT型Ca拮抗薬・N型Ca拮抗薬は輸入細動脈のみならず輸出細動脈をも拡張させます。輸出細動脈をも拡張することにより糸球体内圧は低下させる事が可能です。前述したようにCVDを合併していないCKDの降圧には顕性蛋白尿を伴うケースでは第一選択薬はRA阻害剤が中心となります。しかしながら顕性蛋白尿を伴わないCKDでは、レニンーアンジオテンシン系阻害薬の優位性の証明はされていません。よってカルシウム拮抗薬も第一選択薬に含まれます。実際にカルシウム拮抗薬を投与するならば糸球体内圧の影響を考えればT型Ca拮抗薬、N型Ca拮抗薬が重要となります。CKDにカルシウム拮抗薬を検討するならばT型Ca拮抗薬、N型Ca拮抗薬を用いる方が腎臓保護作用があります。
